تشخیص آزمایشگاهی بوردتلا
تهیه و تنظیم: دکتر محمد قهری
تاریخچه و معاینه بالینی
بهطور كلی بیماری سیاه سرفه دارای سه مرحله است: مرحله نزلهای یا کاتارال مرحله اولیه بیماری سیاهسرفه است. ۱۰ روز بعد از تماس با بوردتلا پرتوسیس علائم اولیهی بیماری شامل عطسه فراوان، آبریزش بینی، سرفه شبانه، تب و كونژنكتیویت در فرد بیمار ظاهر میشود. همانند ویروس سرخک و تعدادی پاتوژنهای دیگر دستگاه تنفسی، بوردتلا پرتوسیس در مرحله اولیه بیماری بهشدت مسری است.
یك یا دو هفته بعد از مرحله اولیه، مرحله حملهای (پاروکسیمال) سیاهسرفه آغاز میگردد. در طی هر مرحله حملهای سرفه (که حداقل ۳۰ ثانیه یا بیشتر طول میکشد) بیمار دچار ۲۰-۵ دقیقه سرفه بدون مكث همراه با خروج ترشحات چركی زیادی از بینی و دهان میشود. در انتهای هر حمله، فرد بیمار دچار آنوکسی و كبودی میگردد. سپس هوا با سرعت به ششهای خالی از هوا برمیگردد و صدای خروس یا خسخس را سبب میشود.
از دیگر علائم بیماری در مرحله حملهای، استفراغ، خونریزی از بینی (Epistaxis)، ادم در ناحیه پریاربیتال و کونژنکتیویت هموراژیک است. تب فقط در صورت ابتلای ثانویه به سایر باکتریها مثل استرپتوکوک گروه A ایجاد میگردد. لنفوسیتوز لنفوسیتیک در ۲۵ درصد از بیماران با سن زیر شش ماه و ۷۵ درصد در بیماران با سن بالای شش ماه مشاهده میشود. کل این دوره ۴-۲ هفته طول میكشد، اما در بعضی از بیماران این مرحله تا ۶ هفته ادامه مییابد.
سیاهسرفه عموماً در طی مرحله نقاهت (Convalescent Stage) رفع میشود. این مرحله معمولاً دو هفته طول میكشد (البته ممکن است تا چند ماه طول بکشد) و بیمار در معرض ابتلا به پنومونی تهدیدکننده حیات و دیگر عفونتهای دستگاه تنفسی ایجاد شده توسط استرپتوکوک گروه A، پنوموكك و هموفیلوس آنفلوانزا قرار داشته باشد. این حساسیت بالا به دلیل این است که اپیتلیال مژهدار ناحیه دستگاه تنفسی بیمار بهشدت آسیب دیده و ریه به این عفونتها حساسیت بالا پیدا کرده است.
تشخیص آزمایشگاهی
تشخیص سیاهسرفه در روزهای اول بیماری اغلب مشکل است و با گریپ و برونشیت اشتباه میشود، ولی در هفته سوم و چهارم چون علائم ظاهر شدهاند تشخیص بسیار ساده است. در تشخیص آزمایشگاهی بیشتر از کشت و شمارش گلبولی و گاهی اوقات از روشهای دیگر استفاده میشود. آزمایشهای سرولوژی به علت اینکه قاطع نبوده و دیر مثبت میشوند کمتر مورد استفاده قرار میگیرند.
نمونههای ارسالی به آزمایشگاه
نمونه ترجیحی، مایع حامل از شستشوی بینی با نمک است. همچنین میتوان از سوآب نازوفارنکس یا قطرات حاصل از سرفه در داخل ظرف سرفه (که در هنگام سرفه در جلوی دهان بیمار قرار داده میشود) استفاده کرد، ولی این نمونهها بهخوبی نمونه حاصل از شستشوی بینی نیست. در نوزادان و کودکان با سن پایین نمونه پیشنهادی بسیار رایج آسپیره نازوفارنژیال است، ولی در بزرگسالان، کودکان با سن بالاتر و نوجوانان یک سواب نازوفارنژیال مناسب است. با این حال همچنان آسپیرهها برای جداسازی حساستر هستند. چون باکتری به پنبه و کلسیم آلژینات حساس است باید سواب جهت نمونهگیری از داکرون و ریون (الیاف مصنوعی) باشد.
(بهخصوص اگر بخواهیم با روش مولکولی مانند PCR بوردتلا پرتوسیس را ایزوله کنیم نباید از سوابهای از جنس پنبه و کلسیم آلژینات و از جنس فلزات بهخصوص آلومینیوم استفاده کرد). سواب را باید تا دیواره خلفی گلو وارد کرد و چند لحظه در آنجا نگه داشت تا با ترشحات آغشته گردد. سپس سواب را بایستی در محیطهای انتخابی بوردتلا تلقیح نمود. همچنین میتوان از تکنیک Cauph plate برای نمونهگیری استفاده کرد. در این طریقه پلیت حاوی محیط کشت بورده – ژانگو دارای آنتیبیوتیك را در هنگام سرفه در فاصله ۱۰ سانتیمتری جلوی دهان بیمار نگاه داشته تا قطراتی که از دهانش خارج می شود بر سطح آن قرار گیرد و سپس در گرمخانه قرار میدهند. هرچند که در این روش، فلور نرمال دهان بیمار سطح محیط کشت را میپوشاند و تشخیص را دچار مشکل میکند ولی روشی بسیار مناسب برای نمونهگیری در افراد مبتلا به سیاهسرفه است.
نکته: نمونههای بوردتلا پرتوسیس و پاراپرتوسیس باید در طی ۲-۱ ساعت کشت داده شوند، در غیر این صورت باید از محیطهـای انتقالی مانند casamino acid broth با pH=7.2، ریگان-لو و چارکول میشلو آگار (Charcol Michli agar) استفاده کرد. سایر بوردتلاها به شرایط انتقال حساس نیستند و نیازی نیست که سریعاً کشت داده شوند.
در آزمایشگاه پس از انتقال نمونهها، برای تشخیص بوردتلا پرتوسیس از روشهای زیر استفاده میشود:
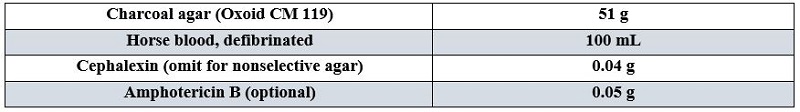
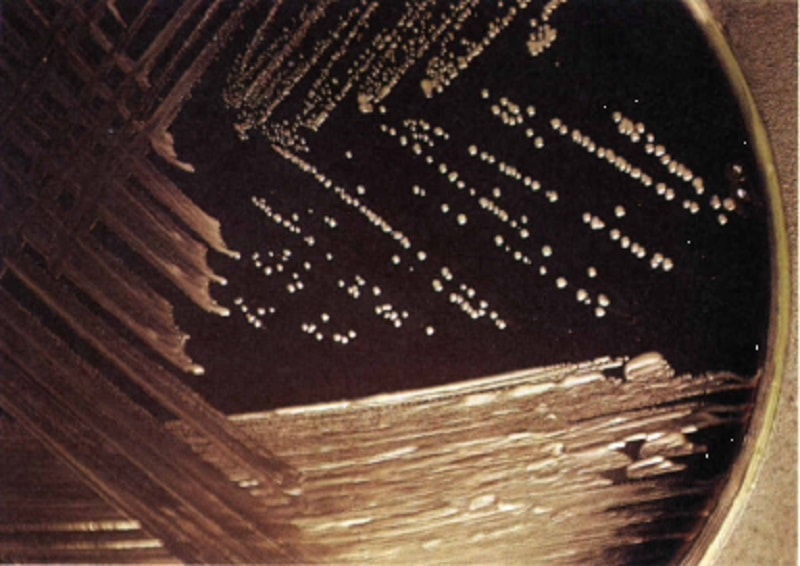
از محیط اختصاصی بورده-ژانگو (آگار سیبزمینی، خون گوسفند، گلیسرول به اضافه متیسیلین (۲٫۵μg/ml) یا سفالکسین (μg/mlء۴۰) یا اگزاسیلین (μg/mlء۰٫۶۲۵)، ریگانلو (جدول ۱)، استانیر-اسکولیت آگار (Stanier-Scholte-Ager) (حاوی سیکلوسرین و سفالکسین) و محیط BCYE (آگار عصاره مخمر-چارکول بافری شده) که برای لژیونلا پنوموفیلا مورد استفاده قرار میگیرد، استفاده میشود. ظروف باید در دمای ۳۵ تا ۳۷ سانتیگراد به مدت ۳ تا ۱۲ روز (در ۴-۲ روز قابل جداسازی است) در حضور ۷-۵ درصد CO2 و در محیطهای مرطوب (مانند یک کیسه پلاستیکی دربسته) نگهداری شوند. پس از آن با مشاهده پلیتها زیر میکروسکوپ (با عدسی × ۱۰)، کلنیهای به بزرگی ۱ تا ۲ میلیمتر، گرد، گنبدی شکل، صاف براق و خاکستری رنگ و شبیه قطره جیوه یا دانه مروارید ظاهر میشود که وقتی تمام سطح محیط کشت را بپوشاند، پوشش چسبنده خاکستری رنگی شبیه رنگ آلومینیوم بهوجود میآید. این باکتری تولید همولیز میکند و پس از چند بار کشت روی محیطهای ساده قدرت رشد پیدا میکند. واکنشهای منفی تستهای اکسیداز، کاتالاز و اورهآز میتوانند برای شناسایی احتمالی بوردتلا پرتوسیس مورد استفاده قرار گیرند. بوردتلا پاراپرتوسیس رشد سریعتری داشته و روی بلاد آگار و گاهی مکانکی آگار رشد میکنند. کلنیهای آنها اکسیداز منفی و کاتالاز و اورهآز مثبت هستند. بوردتلا برونشیسپتیکا بهخوبی روی هر دو محیط بلاد آگار و مکانکی آگار رشد میکند و از نظر بیوشیمیایی از ۲ گونه دیگر فعالتر است. این باکتری کاتالاز، اکسیداز، اورهآز و احیای نیترات مثبت دارد. بوردتلا هولمسی بهتازگی در این جنس قرار داده شده البته نه بهعنوان عامل سیاهسرفه بلکه تا حدودی با موارد باکتریمی، اندوکاردیت، بیماری تنفسی در بیماران دارای ضعف سیستم ایمنی بهویژه بیماران فاقد کبد مرتبط است. این باکتری بهخوبی روی محیط بلادآگار رشد میکند و ظهور آن روی مکانکی آگار ممکن است با تأخیر باشد. این ارگانیسم از نظر اکسیداز، احیای نیترات و اورهآز منفی است. دیگر گونههای بوردتلا شامل بوردتلا هنزی، بوردتلا ترماتوم و بوردتلا اویوم هستند. این باکتریها، برخلاف سایر اعضای این جنس روی بلاد آگار و مکانکی رشد میکنند و متحرکند.
جدول ۱: اجزای محیط ریگان – لو جهت ایزولاسیون بوردتلا پرتوسیس
(اين تركيبات در ۱ لیتر آبمقطر حل ميشوند)
پس از مشاهده کلنی ارگانیسمها بهوسیله رنگآمیزی ایمونوفلورسانس با آنتیبادیهای منوکلونال یا پلیکلونال یا بهوسیله آگلوتیناسیون روی لام در اثر آنتیسرمهای اختصاصی تشخیص داده میشوند.


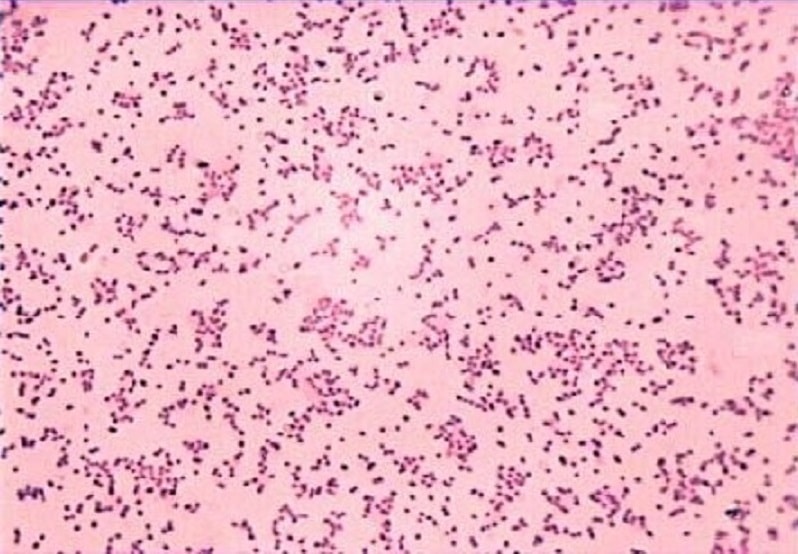
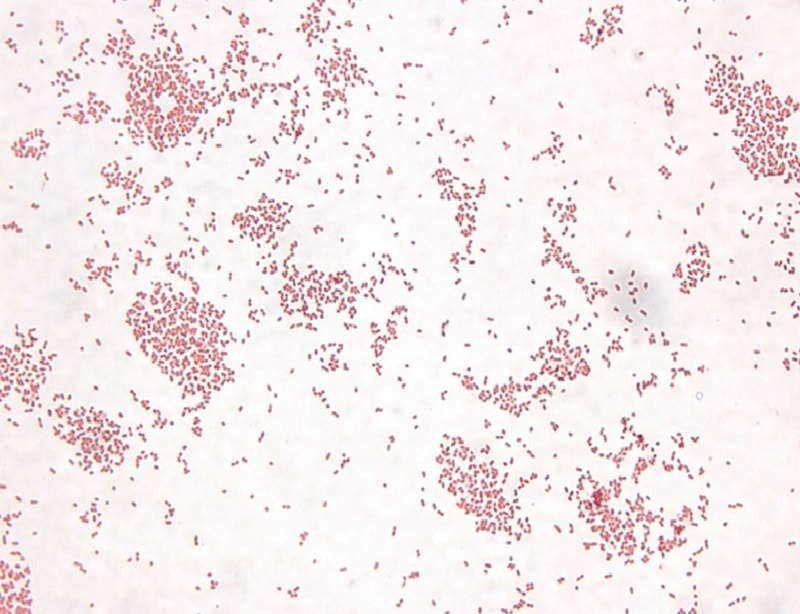
رنگآمیزی گرم
اگر در رنگآمیزی گرم از سافرانین به مدت ۲ دقیقه، یا از فوشین بازی آبی %۰/۲ استفاده گردد، مشاهده کوکوباسیلهای گرم منفی بهصورت تکی یا جفت افزایش مییابد (شکل ۴ و ۵).
شمارش گلبولی:
در بیماری سیاهسرفه، افزایش گلبول سفید شدید، از ۲۰۰۰۰ تا ۳۰۰۰۰ به همراه لنفوسیتوز ۷۰ تا ۹۰ درصد وجود دارد که این افزایش ناشی از اثر محرک بر آنها است.
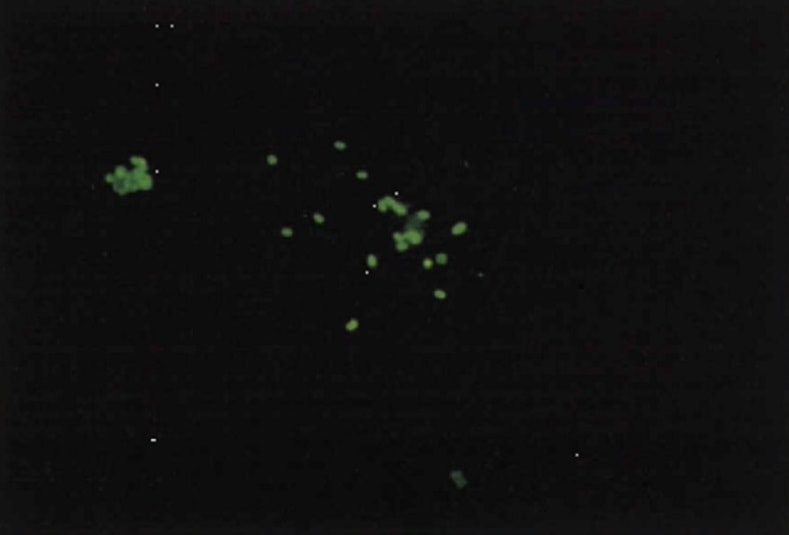
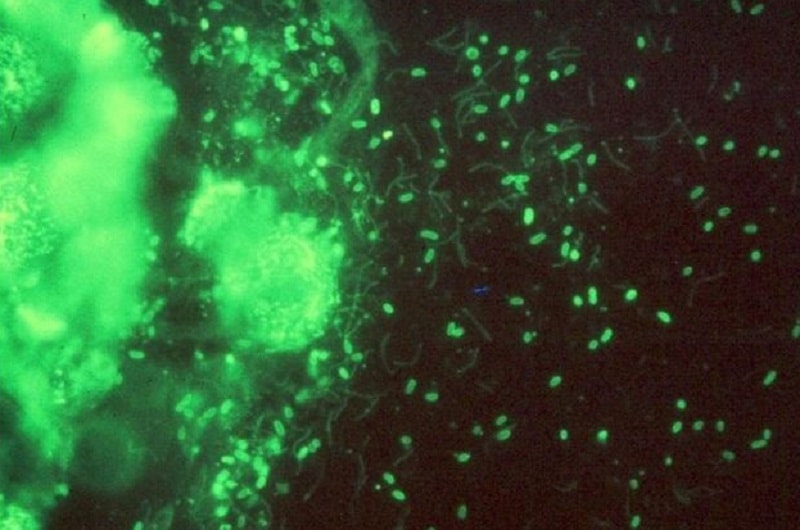
آزمایش ایمونوفلورسانس:
برای شناسایی قطعی ارگانیسم از آگلوتیناسیون با آنتیبادیهای سرمی اختصاصی یا آنتیبادیهای نشاندار با مواد فلوئورسنت استفاده میشود (شکل ۶ و ۷).
از تست ایمونوفلورسانس مستقیم آنتیبادی (Direct fluorescent antibody (DFA برای ارزیابی بوردتلا پرتوسیس در نمونه استفاده میشود. این تست اگرچه سریع است، ولی کشت، حساسیت بیشتری نسبت به آن دارد؛ برای مثال گروهی گزارش کردند که تست ایمونوفلورسانس آنتیبادی تنها در ۶ نمونه از ۲۰ نمونه بیمارانی که کشت آنها مثبت شده بود، مثبت گردید، بنابراین تا حساسیت این تست اصلاح نشود، نمیتوان آن را برای کارهای روتین توصیه کرد. باید توجه داشت که نتایج تست DFA باید احتمالی در نظر گرفته شود و باید کشت یا PCR نیز در کنار آن استفاده گردند.
تکنیکهای جدید شناسایی بوردتلاها
از منوکلونال آنتیبادی ضد LPS و FHA در روشهای Dot – blot و ELISA استفاده میگردد. همچنین از روشهای مولکولی مانند PCR جهت شناسایی استفاده میشود.
تشخیص مستقیم بوردتلا پرتوسیس در نمونههای بالینی توسط روشهای مولکولی مانند PCR بهترین روش شناسایی بوردتلا پرتوسیس است. جمعآوری نمونه برای PCR همانند کشت است، اما زمانی که از PCR برای تشخیص استفاده میشود، نحوه انتقال اهمیت ندارد. یک مطالعه به بررسی تجهیزات انتقال پرداخته است و نشان داده است که با یکدیگر برابرند و زمان انتقال نسبت به روش کشت اهمیت ندارد. از زمانی که محصولات تجاری به فراوانی در دسترس قرار گرفتهاند، تکرارپذیری نتایج در آزمایشگاهها بهبود یافته است.
یک مطالعه به بررسی تعدادی از آزمایشگاههای سلامت عمومی با استفاده از چند روش پرداخته است که نتایج قابل ارزیابی بهتری را در مقایسه با گزارش مطالعه قبلی نشان داد، اگرچه نتایج تستهای PCR حتی با وجود درمان ضدمیکروبی مناسب ممکن است همچنان در مقایسه با نتایج کشت یا DFA مدت زمانی بیشتری مثبت باقی بمانند. روشهای PCR برای شناسایی بوردتلا پرتوسیس در نمونههای بالینی موجود هستند. باید در نظر داشت که روش PCR به شکلی مورد استفاده قرار گیرد که همزمان هر دو ارگانیسم را شناسایی کند زیرا در برخی همهگیریها در حقیقت عامل شاخص سیاهسرفه بوردتلا پاراپرتوسیس است.
روشهای سرولوژیک برای بوردتلا پرتوسیس و پاراپرتوسیس ممکن است جهت تشخیص سیاهسرفه در کودکان غیرواکسینه، نوجوانان و بزرگسالان استفاده شود. آنزیم ایمنواسی (EIA) یک روش معمول موردپسند است. بهنظر میرسد مشاهدات تغییرات سرمی و یا افزایش شاخص در غلظت IgG علیه PT حساسترین و اختصاصیترین روش باشد. با این حال روش سرولوژی نباید تا یک سال پس از واکسیناسیون با واکسن فاقد سلول انجام گردد. در یک مطالعه روشهای کشت، PCR و سرولوژی برای تشخیص سیاهسرفه مقایسه شدهاند. نشان داده شد که چنانچه حداقل دو آنتیژن بوردتلا پرتوسیس (IgM، IgG یا IgA) در هردو سرم فاز حاد و نقاهت استفاده شوند، روش سرولوژی به اندازه PCR حساس بوده و هر دو از کشت حساستر هستند.
عوامل ضدمیکروبی احتمالاً هیچ نقشی در درمان سیاهسرفه ندارند، اما کشت نازوفارنژیال ۱ تا ۲ روز پس از درمان منفی میشود که ممکن است درمان در بیماران از عوارض باکتریایی جلوگیری کند و یا از انتشار بیماری به افراد دارای مواجهه غیرایمن نیز پیشگیری نماید. به دلیل اینکه تاکنون ماکرولیدها (اریترومایسین، آزیترومایسین و یا کلاریترومایسین) داروی انتخابی بیماری سیاهسرفه باقی مانده و مقاومت کمی نسبت به آنها گزارش شده، لذا نیازی به تعیین حساسیت به آنتیبیوتیک نیست. در صورتی که نیاز به آنتیبیوگرام باشد بایستی از محیطهای مختلفی مانند مولر هینتون با ۵% خون گوسفند، بوردت-ژانگو با ۵ تا ۲۰% خون اسب و ریگان – لو استفاده کرد. لازم به ذکر است سویههای بوردتلا پرتوسیس در آزمایشگاه دارای MIC رنجی ۰/۰۲ تا ۰/۱۲ میکروگرم در میلیلیتر است.
درمان و پیشگیری
اریترومایسین درمان انتخابی افراد مبتلا به سیاهسرفه است. درمان جایگزین، آمپیسیلین یا تریمتوپریم-سولفومتاکسازول (TMP/SMX) است. تری متوپریم – سولفومتوکسازول یک جایگرین مورد قبول در بیماران با عدم تحمل ماکرولیدها است و در موارد نادری که ایزوله مقاوم به ماکرولید است، استفاده میشود.
انتشار سیاهسرفه از طریق واکسینه و کموپروفیلاکسی قابل پیشگیری است. امروزه واکسن سیاهسرفه مورد استفاده، حاوی باكتری کشتهشده فاز I بوده و به همراه توكسوئید دیفتری و کزاز تجویز میشود (بهعنوان واکسن DPT یا DTP). در افراد دریافتکننده واکسن، میزان عوارض نورولوژیك، ۰/۰۰۰۳۲ درصد (۱/۳۱۰۰۰۰ نفر واکسینه شده) است. این میزان در بیماران بستری در بیمارستان به ۱/۵ تا ۱۴ درصد میرسد. به این دلیل است که کودکان باید واکسینه شوند. ایمنی محافظتکننده علیه بوردتلا پرتوسیس پس از عفونت یا پس از واکسیناسیون در طی زمان کاهش مییابد، لذا در حال حاضر توصیه میگردد که بزرگسالان با واکسن فاقد سلول سیاهسرفه (Tdap) واکسینه شوند تا بار بورتلا پرتوسیس در گردش بهویژه در نوزادان و نوزادانی که تازه متولد شدهاند کاهش یابد. در ایالات متحده آمریکا، واکسنهای DTaP و Tdap و Td بیشترین واکسنهای مورد استفاده هستند. DTaP برای کودکان کمتر از ۷ سال و Tdap و Td برای کودکان بالاتر و بزرگسالان استفاده میگردند.
یک دوره ۱۰ روزه از مصرف اریترومایسین، برای پیشگیری از عفونت در بین کودکان غیرایمن و بالغینی که با بوردتلا پرتوسیس برخورد دارند، توصیه میشود. به کودکان زیر ۴ سال بایستی یادآور واکسن سیاهسرفه را تزریق کرد.
به دلیل ترس از عوارض نورولوژیکی در افراد دریافتکننده واکسن حاوی سلول کامل، محققین چندین واكسن بدون سلول[۱] ساختهاند. در مطالعات کلینیکی، واکسن بدون سلول که دارای توکسین پرتوسیس، هماگلوتینین رشتهای یا پرتاكتین است، نسبت به واکسن سلول کامل ایمنتر است، ولی در اثر هر دو یکسان عمل میکنند.
واژهنامه
| Acellular | [۱] |