روز جهانی مبارزه با بیماری مالاریا: در رابطه با بیماری مالاریا بیشتر بدانیم
بیش از 70 سال است که سازمان بهداشت جهانی (WHO) برای ارتقاء بهداشت در سراسر جهان در تلاش بوده و توانسته کمک زیادی به بهبود وضعیت سلامت در مناطق مختلف دنیا نماید.
یکی از بیماریهایی که همواره در کانون توجه این سازمان قرار داشته، بیماری مالاریا است که اکثر قربانیان آن کودکان هستند. مطابق با آمارهایی که سازمان بهداشت جهانی در سال 2018 ارائه کرده است، 67% آمار مرگ و میر در اثر بیماری مالاریا را کودکان زیر 5 سال تشکیل دادهاند.
مالاریا، یک بیماری خطرناک و تهدیدکنندهی جان انسانها است که هرساله حدود 210 میلیون نفر را درگیر کرده و سبب مرگ 440،000 انسان میشود. با درنظر داشتن خطرات این بیماری و شیوع آن در مناطق مختلف جهان، به ویژه نقاط گرمسیری، سازمان بهداشت جهانی روز 25 آوریل که مصادف با 6 ام اردیبهشت ماه است را به عنوان روز جهانی مالاریا برگزیده است. این رویداد سالیانه، فرصت مناسبی است تا در آن به آگاهی بخشی دربارهی بیماری مالاریا پرداخته شود و همچنین سازمانها و دولتهای مختلف در سراسر جهان در جهت تامین بودجهی لازم برای کنترل و پیشگیری این بیماری تلاش نمایند. سازمان جهانی بهداشت با هدف کاهش آمار مرگ و میر جهانی در اثر مالاریا (حدود 400000 نفر) جزء پیشگامان این رویداد است و تلاش برجستهای در زمینهی فراهم سازی تجهیزات لازم برای پیشگیری از ابتلا به این بیماری به عمل آورده است.
ما نیز به مناسبت روز جهانی مالاریا درصدد کمک به تحقق شعار این روز در سال 2020 (حذف مالاریا با من شروع میشود[1]) برآمدیم و سعی داریم تا با ارائهی اطلاعاتی در ارتباط با این بیماری در آگاهی بخشی نسبت به آن کمکی کرده باشیم. در ادامه به بررسی مالاریا و علت بروز آن، راههای انتقال و روشهای تشخیص، درمان و پیشگیری از این بیماری خواهیم پرداخت.
بیماری مالاریا، یک بیماری انگلی
بیماری مالاریا معمولاً بر اثر گزش پشهای به نام آنوفل ایجاد میشود که ناقل انگل پلاسمودیوم[2] است. هنگامی که این پشه انسان را نیش میزند، انگل وارد خون شده و از طریق جریان خون به کبد منتقل و در آنجا بالغ میشود. بعد از گذشت چند روز، انگلهای بالغ مجدداً وارد جریان خون میشوند و شروع به آلوده کردن گلبولهای قرمز میکنند. طی 48 الی 72 ساعت، انگلهای موجود در خون تکثیر شده و چند برابر میشوند. در نتیجه علائمی مانند تب، لرز و تعریق شدید در بدن رخ میدهد که نشان دهندهی بروز بیماری مالاریا است. این علائم ممکن است 2 یا 3 روز به طور همزمان ادامه داشته باشد.
فرایند آلوده کردن گلبولهای قرمز خون به این صورت است که:
آنزیمی به نام پلاسمپسین v در انگل مالاریا وجود دارد که باعث میشود انگل مالاریا، پروتئینهای خود را وارد گلبولهای قرمز خون انسان کند. به محض اینکه آنزیم پلاسمپسین v غشاء گلبولهای قرمز خون را باز میکند، انگل پلاسمودیوم، صدها پروتئین خود را به درون گلبول قرمز منتقل میکند. این عمل باعث میشود تا ماهیت گلبولهای قرمز تغییر کرده و در نهایت نابود شوند.
بررسیهای جدید نشان میدهد که وجود این آنزیم برای بقای انگل در بدن انسان ضروری است. بنابراین چنانچه بتوان با استفاده از دارو، این آنزیم را از بین برد، میتوان از آسیب دیدن گلبولهای قرمز جلوگیری کرد.
گلبولهای قرمزی که از انگل مالاریا پر شدهاند، آمادهی انفجار و متلاشی شدن هستند. اما زمانی که این گلبولها متلاشی میشوند، تکثیر انگل پایان نمیپذیرد و پلاسمودیوم مجدداً در خون حرکت کرده و به سایر گلبولهای قرمز حمله میکند. زمانی که این انگل داخل یک گلبول قرمز است، هر انگل به 36 انگل ماده تکثیر میشود و پس از پر کردن گلبول قرمز و متلاشی شدن آن مجدداً وارد گلبول دیگری میشود. بدین ترتیب یک چرخهی بیماری در بدن انسان ایجاد میشود و به همین دلیل است که علائم بیماری مالاریا نیز به صورت چرخهای رخ میدهد، به این صورت که ابتدا فرد دچار لرز شده و سپس تب بالا آغاز میشود و به دنبال آن تعریق رخ میدهد. سپس بدن دوباره به دمای طبیعی باز میگردد و چرخه مجدداً تکرار میشود.
به طور کلی 4 نوع انگل مالاریا وجود دارد که میتواند انسان را آلوده کند:
- پلاسمودیوم ویواکس[3] (P.vivax)
- پلاسمودیوم اوال (P.oval)
- پلاسمودیوم فالسیپاروم[4] (P.falciparum)
- پلاسمودیوم مالاریه (P.malariae)
در بین عوامل گفته شده، چنانچه انگل پلاسمودیوم فالسیپاروم عامل بروز بیماری مالاریا باشد، فرد به شدیدترین نوع بیماری مبتلا شده و احتمال مرگ در اثر بیماری مالاریا به شدت افزایش مییابد. میتوان گفت که پلاسمودیوم فالسیپاروم خطرناکترین نوع مالاریا است.
متاسفانه ذکر این نکته لازم است که مالاریا از مادر به جنین نیز انتقال مییابد و چنانچه مادر به مالاریا مبتلا شود، میتواند بیماری را هنگام تولد به کودک خود منتقل کند. این نوع از مالاریا به عنوان مالاریا مادرزادی شناخته میشود.
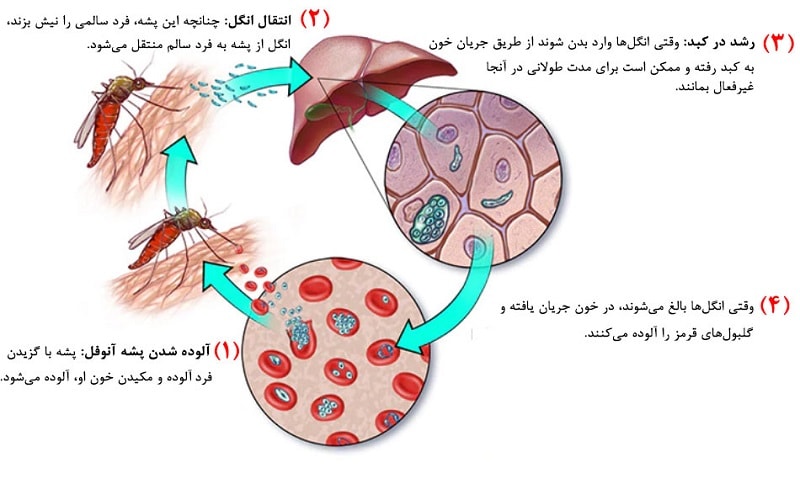
راههای انتقال بیماری مالاریا
همانطور که گفته شد علت اصلی بروز بیماری مالاریا، گزش پشهای به نام آنوفل است که گونهی مادهی آن انسان را نیش میزند. تاکنون بیش از 400 گونهی مختلف از این پشه شناخته شده است که تنها 30 نوع آن در انتقال مالاریا نقش عمدهای ایفا میکنند. لازم به ذکر است که شدت انتقال انگل به انسان، به نوع انگل، نوع پشه، میزبان (انسان) و شرایط محیطی وابسته است.
یکی دیگر از راههای انتقال مالاریا از مادر به فرزند و هنگام تولد است. لازم به ذکر است که بیماری مالاریا از طریق خون انتقال مییابد به همین دلیل مواردی مانند پیوند عضو، انتقال خون و یا استفاده از سوزن مشترک آلوده نیز در انتقال این بیماری نقش دارند.
علائم بیماری مالاریا
دورهی نهفتگی بیماری مالاریا بین 10 روز الی 4 هفته است و علائم آن طی این دوره پدیدار میشود. اما در برخی موارد ممکن است فرد حتی به مدت چندماه نیز فاقد علائم باشد. این امر به این دلیل رخ میدهد که انگلها پس از ورود به بدن، به مدت طولانیتری در کبد غیر فعال باقی میمانند.
از جمله علائم شایع مالاریا میتوان به موارد زیر اشاره کرد:
- لرز
- تب شدید
- تعریق فراوان
- سردرد
- حالت تهوع و استفراغ
- درد در ناحیهی شکم
- اسهال
- درد عضلانی
- کمخونی
- مدفوع خونی
- تشنج
- کما
بیماری مالاریا چگونه تشخیص داده میشود؟

تشخیص زودرس و درمان مالاریا نه تنها باعث جلوگیری از بروز عوارض جدی و مرگ بیمار میشود، بلکه در کاهش انتقال مالاریا نیز نقش مهمی دارد. به همین دلیل لازم است تا به محض مشاهدهی علائم بیماری مالاریا حتماً به پزشک مراجعه شود.
پزشک در ابتدا به بررسی سوابق بیمار (از جمله اینکه آیا اخیراً به مناطق گرمسیری که مالاریا در آنجا شایع است سفر کرده) میپردازد و به کمک معاینات فیزیکی، وضعیت طحال یا کبد را بررسی میکند. در کنار این معاینات، ممکن است نیاز به انجام آزمایشات خون نیز باشد که به تشخیص بیماری کمک خواهند کرد. این آزمایشات نشان میدهند که:
- آیا فرد به مالاریا مبتلا است؟
- کدام نوع انگل باعث ایجاد مالاریا شده است؟
- آیا انگل از نوع مقاوم به دارو است؟
- آیا بیماری در مراحل اولیه است و یا پیشرفت کرده است؟
مالاریا چه عوارض خطرناکی را به دنبال دارد؟
باید به این نکته توجه داشت که بیماری مالاریا ممکن است عوارض بسیار جدی را به همراه داشته باشید که سبب به خطر افتادن جان بیمار میشود. در بیشتر موارد، مرگ و میر ناشی از مالاریا مربوط به یک یا چند عارضه جدی زیر است.
- مالاریای مغزی[5]: چنانچه سلولهای آلوده به انگل، سبب مسدود شدن رگهای کوچک خونی مغز شوند، مالاریای مغزی رخ میدهد. مالاریای مغزی تورم رگها و آسیب مغز را به دنبال دارد و باعث تشنج و اغما خواهد شد.
- مشکلات تنفسی: مالاریا ممکن است باعث تجمع مایعات در داخل ریه و بروز مشکلات تنفسی شود.
- ازکارافتادگی اندامهای حیاتی: مالاریا ممکن است باعث پارگی طحال، نارسایی کلیهها و یا کبد شود که در نهایت مرگ بیمار را به دنبال خواهد داشت.
- کم خونی: مالاریا با آلوده کردن گلبولهای قرمز خون، سبب ایجاد آنمی در فرد میشود.
- کاهش سطح قند خون: مصرف برخی داروها مانند کینین، که برای درمان مالاریا تجویز میشوند، ممکن است باعث کاهش سطح قند خون (هیپرگلیسمی) شود که خطراتی جدی مانند کما و مرگ را به دنبال دارد.
روشهای درمان مالاریا
بیماری مالاریا پس از تشخیص و با توجه به تجویز پزشک، قابل درمان است. اما عوامل زیر ممکن است باعث متفاوت بودن نوع داروی تجویز شده و مدت زمان مصرف آن باشند:
- نوع انگل
- شدت علائم
- سن
- بارداری
لازم به ذکر است که در برخی موارد، این احتمال وجود دارد که انگل، نسبت به داروهای تجویز شده مقاومت نشان دهد. به طور مثال در دههی 1950 و 1960، انگل مالاریا پلاسمودیوم فالسیپاروم در برابر داروهایی مانند، مانند کلروکین[6] و سولفادوکسین/پیریممتین[7] (SP)، مقاومت نشان داد و در نتیجه بیماری مالاریا سبب بروز آمار بالایی از مرگ و میر، به خصوص در کودکان، شد. در چنین شرایطی، ممکن است برای درمان بیماری از ترکیب چند دارو استفاده شود.
همچنین ممکن است انواع خاصی از انگل مالاریا، مانند پلاسمودیوم ویواکس و پلاسمودیوم اوال، برای مدتی طولانی در کبد، به صورت نابالغ، باقی مانده و پس از مدتی مجدداً فعال شوند. چنانچه تشخیص داده شود که این نوع انگلها در بدن بیمار وجود دارد، برای جلوگیری از عود بیماری در آینده نیز لازم است تا بیمار به مصرف دارو بپردازد.
در ادامه به رایجترین داروهایی که برای درمان بیماری مالاریا مورد استفاده قرار میگیرند، اشاره شده است. لازم به تاکید است که مصرف این داروها باید حتماً پس از تشخیص نوع بیماری و با تجویز پزشک صورت گیرد.
- آرتمیسینین[8] (ACTs): آرتمیسینیها به عنوان دارویی پیشرو برای درمان مالاریا مورد استفاده قرار میگیرند و شامل داروهایی مانند کوارتم[9] و آمودیاکین[10] هستند.
- کلروکین: کلروکین دارویی است که برای درمان بیماریهای انگلی مورد استفاده قرار میگیرد. لازم به ذکر است که این دارو برای درمان مالاریای ناشی از پلاسمودیوم فالسیپاروم توصیه نمیشود زیرا این انگل معمولاً در برابر این دارو مقاومت نشان میدهد.
- ترکیبی از داروهای پروگوانیل[11] و آتوواکون[12]
- مفلوکین
- پریماكین فسفات
روشهای پیشگیری از ابتلابه بیماری مالاریا
حتماً تا حالا متوجه شدهاید که عامل اصلی انتقال بیماری مالاریا به انسان، گونهای از پشهها هستند. به همین دلیل چناچه در مناطق گرمسیری زندگی میکنید و یا قصد سفر به این مناطق را دارید، لازم است تا برای جلوگیری از گزیده شدن توسط پشهها اقداماتی را انجام دهید:
- پوست خود را بپوشانید. سعی کنید شلوار و لباسهای آستین بلند بپوشید.
- از مواد دفعکنندهی حشرات استفاده کنید.
- از توریهایی استفاده کنید که مانع ورود حشرات و پشهها به محل استراحت و خواب شما میشوند.
- استفاده از داروها: اگر قصد مسافرت به محلی را دارید که مالاریا در آنجا شایع است، حتماً در این باره با پزشک خود مشورت کنید. پزشک شما با اطلاع از مقصد سفر شما، میتواند خطر ابتلا به عفونت را ارزیابی کرده و در صورت لزوم دارویی را تجویز کند که بر روی نوع انگل مالاریا شایع در آن منطقه تاثیر داشته باشد. داروهای مصرفی برای جلوگیری از مالاریا همان داروهای مورد استفاده در درمان بیماری هستند.
- واکسن: تاکنون هیچ واکسن موثری برای جلوگیری از ابتلا به مالاریا یافت نشده است. با این وجود تحقیقات در این باره هنوز ادامه دارد. با توجه به گزارش سازمان بهداشت جهانی، تا به امروز، (RTS,S/AS01 (RTS,S اولین و تنها واکسنی است که برای جلوگیری از بروز بیماری مالاریا مورد آزمایش قرار گرفته است. این ماده علیه انگل پلاسمودیوم فالسیپاروم که کشنده ترین انگل مالاریا در سطح جهان است، عمل میکند. مطابق با گزارشات سازمان بهداشت جهانی، تعدادی از کودکان طی کارآزماییهای بالینی 4 دوز از این واکسن را دریافت کردهاند و نتایج حاکی از آن است که در بین این افراد از هر 10 نفر، 4 نفر از ابتلا به بیماری مصون ماندهاند.

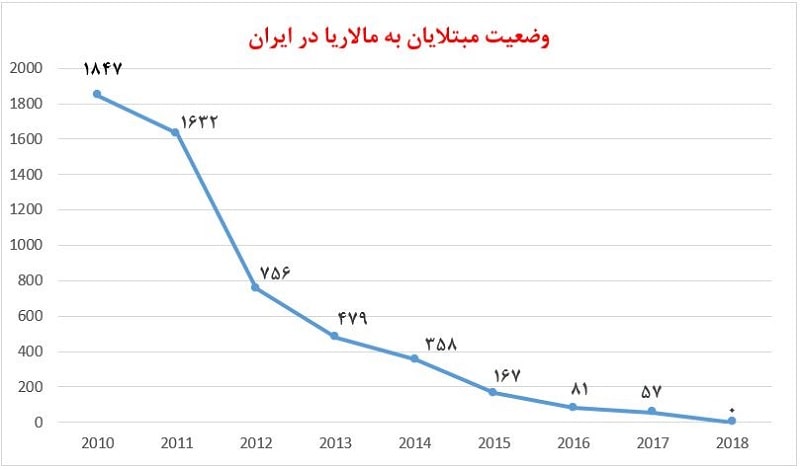
وضعیت مالاریا در ایران چگونه است؟
سازمان بهداشت جهانی اعلام کرده است که خوشبختانه و باتوجه به اقدامات جمهوری اسلامی ایران در ارتباط با حذف مالاریا، تعداد مبتلایان به این بیماری در کشور ایران کاهش چشمگیری داشته است. مطابق با گزارش این سازمان، تعداد مبتلایان به بیماری مالاریا در سال 2018 تقریباً به صفر رسیده است. در حالی که در سال 2010 این آمار برابر با 1800 نفر بوده است.
نگاهی بر وضعیت بیماری مالاریا در ایران:
- صفر مورد بومی ابتلا به مالاریا در سال 2018
- 601 مورد ابتلا به مالاریا در سال 2018 (وارد شده از سایر کشورها)
- 2 مورد مرگ و میر در اثر مالاریا در سال 2018
- جمعیت پرخطر: مردم بلوچستان که با کشور پاکستان در ارتباط هستند.
سوالات متداولی که در ارتباط با بیماری مالاریا پرسیده میشود
1- مالاریا چیست؟
مالاریا، یک بیماری خطرناک و تهدیدکنندهی زندگی است که بر اثر گزش پشهای به نام آنوفل ایجاد میشود. مالاریای ناشی از پلاسمودیوم فالسیپاروم شدیدترین و خطرناکترین نوع بیماری مالاریا است.
2- یک فرد چگونه به بیماری مالاریا مبتلا میشود؟
راه اصلی ابتلا به بیماری مالاریا از طریق گزش پشهی آنوفل آلوده است. از آنجایی که انگل مالاریا گلبولهای قرمز یک فرد را درگیر میکند، این بیماری می تواند از طریق انتقال خون، پیوند عضو، استفاده مشترک از سوزن یا سرنگ آلوده به خون و یا از طریق مادر مبتلا به مالاریا به جنین منتقل شود.
3- آیا مالاریا، یک بیماری مسری است؟
بیماری مالاریا، برخلاف بیماریهایی مانند سرماخوردگی و آنفلانزا، از طریق تماس افراد آلوده با افراد سالم سرایت نمیکند. همچنین احتمال انتقال بیماری از طریق رابطه جنسی نیز وجود ندارد. اما همانطور که اشاره شد، از آنجایی که مالاریا گلبولهای قرمز خون را آلوده میکند، فرآیندهایی مانند انتقال خون، انتقال عضو و استفاده از سوزن مشترک آلوده میتواند باعث انتقال مالاریا از بیمار به افراد سالم شود.
4- چه کسانی بیشتر مستعد ابتلا به بیماری مالاریا هستند؟
میتوان گفت که احتمال ابتلا به بیماری مالاریا در همهی افراد وجود دارد. اما ساکنین مناطق گرمسیری، که شیوع مالاریا در آنجا زیاد است، بیشتر مستعد ابتلا به این بیماری هستند. همچنین خطر ابتلا برای افرادی که به این مناطق سفر میکنند نیز وجود دارد.
5- آیا بیماری مالاریا کشنده است؟
شدت کشنده بودن بیماری مالاریا به عواملی مانند نوع انگل و پاسخ سیستم ایمنی بدن بستگی دارد. چنانچه انگل پلاسمودیوم فالسیپاروم عامل بروز مالاریا باشد، میزان خطر مرگ در افراد مبتلا افزایش خواهد یافت. همچنین کودکان خردسال و زنان باردار که از سیستم ایمنی ضعیفی برخوردار هستند نیز از قربانیان اصلی مالاریا هستند.
6- علائم بیماری مالاریا کدامند؟
بیماری مالاریا نشانههایی مانند تب، لرز، سردرد، درد عضلات و خستگی را به همراه دارد. همچنین ممکن است بیمار دچار حالت تهوع، استفراغ و اسهال نیز شود.
علاوه بر این، به دلیل آسیب دیدن گلبولهای قرمز، بیماری مالاریا باعث کمخونی و زردی (رنگ زرد پوست و چشم) نیز میشود و در صورت عدم درمان، عفونت شدید باعث نارسایی کلیه، تشنج، اغما و مرگ خواهد شد.
7- دورهی نهفتگی بیماری مالاریا چقدر است؟
در اکثر افراد، علائم بیماری مالاریا طی 10 روز الی 4 هفته پس از ورود انگل بدن پدیدار میشود.
واژهنامه
| Plasmodium vivax | [3] | Plasmodium | [2] | Zero malaria starts with me | [1] |
| Chloroquine | [6] | Cerebral malaria | [5] | Plasmodium falciparum | [4] |
| Coartem | [9] | Artemisinin | [8] | Sulfadoxine/pyrimethamine | [7] |
| atovaquone | [12] | proguanil | [11] | amodiaquine | [10] |