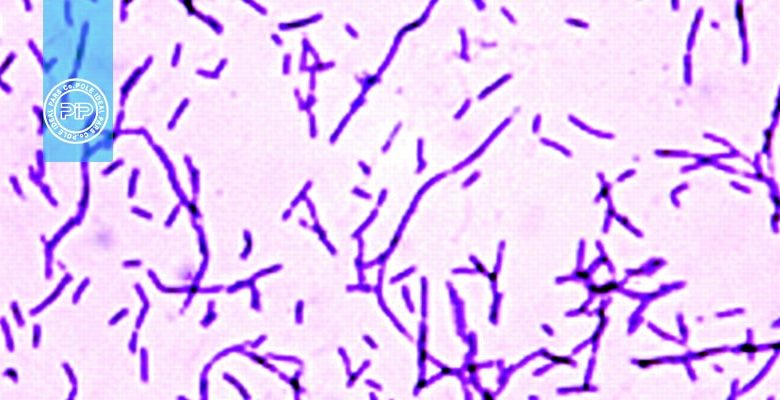
مروری بر باسیلهای گرم مثبت اسپوردار (2): کلستریدیوم ها
ترجمه و تنظیم: دکتر محمد قهری
كلستريديومها
باسیلهای گرم مثبت (بجز کلستریدیوم راموسم و کلستریدیوم کلستریدیوفورم که معمولاً گرم منفی هستند)، بیهوازی مطلق یا میكروآئروفیل و اسپوردار هستند كه قطر اسپور از عرض باسیل بیشتر بوده و سبب برجستگی در انتها یا نزدیك به انتها و مركز باسیل میگردد. برای تبدیل اسپور به فرم فعال نیاز به شرایط بیهوازی است. اكثر كلستریدیومها متحركاند (بهجز كلستریدیوم پرفرنژنز و كلستریدیوم بوتیریكوم که غیرمتحرک هستند)، فاقد آنزیم كاتالاز و پراكسیداز میباشند و قندهای گوناگونی را تخمیر میكنند. بسیاری از آنها پروتئین را تجزیه، شیر را اسیدی كرده و بعضی شیر را هضـــــم و تخمیر طوفانی (stormy fermentation) (لختهلخته كردن شیر) بهوجود میآورند (جدول1).
جدول (1): برخی ویژگیهای مفید برای شناسایی گونههای مختلف کلستریدیوم

كلستریدیوم بوتولینم (Clostridium botulinum)
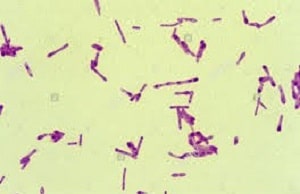
باسیل درشت به اندازه 8-4 میكرون و اسپور آن نزدیك به انتها است. این باكتری سبب مسمومیت غذایی (بوتولیسم) میشود و برای تشخیص آن از نمونههای مدفوع، مواد غذایی و استفراغ بهصورت زیر استفاده میشود:
در ابتدا نمونههای برداشتشده را در سرم فیزیولوژی حل نموده و با انجام شوك حرارتـــــی (80 درجه برای 30 دقیقه) اشكال فعال باكتریها را از بین برده که در این صورت فقط اسپورها زنده مانده و با كشت آنها در شرایط بیهوازی بر روی محیطهای بلاد آگار و محیط نوترینت آگار آنها را مورد بررسی قرار میدهند.
جستجوی سم در مواد غذایی
مقداری از مواد غذایی را در سرم فیزیولوژی حل نموده و به آن 100 واحد پنیسیلین در هر میلیلیتر افزوده و سپس به داخل صفاق موش تزریق مینمایند. از آنجایی كه كلستریدیوم بوتولینم انواع سموم (F,E,B,A) را تولید نموده که بیشترین مسمومیت غذایی را ایجاد میكنند، از این رو در ابتدا به هر یك از موشها آنتیبادی علیه انواع سموم ذکرشده (به هر موش یک نوع آنتیبادی) را تزریق نموده و سپس هر یك از موشها را با موش شاهد كه در اثر سم میمیرند، مقایسه مینمایند. زنده ماندن موش نشاندهنده وجود نوع سم است كه با آنتیبادی که قبلاً تزریق شده بود، خنثی شده است. در آزمایشگاه با انجام تستهای سرولوژیكی (هماگلوتیناسیون غیرفعال یا رادیوایمنواسی)، سم را میتوان شناسایی نمود. امروزه از روشهای تشخیص سریع مولكولی مانند PCR در تشخیص بیماری استفاده میشود. لازم به ذکر است که در بوتولیسم نوزادی، باکتری و توکسین آن را میتوان در محتویات روده نه در سرم شناسایی کرد.

كلستریدیوم تتانی (Clostridium tetani)
كلستریدیوم تتانی همانند كلستریدیوم بوتولینم یك ارگانیسم مهاجم نیست. عفونت بهطور كاملاً موضعی به بافت مردهای كه اسپورها در آن وارد شدهاند (زخم، سوختگی، جراحت، محل بریدگی بندناف و بخیه جراحی)، محدود است. میزان عفونت بافتی كم بوده و بیماری تقریباً بهطور كامل، یك توكسیمی است. جوانه زدن اسپور و ایجاد ارگانیسمهای رویشی كه سم تولید میكنند توسط بافت نكروزه، نمكهای كلسیمی و عفونتهای چركزای همراه كه همگی سبب ایجاد محیطی با پتانسیل اكسیداسیون احیاء پایین میگردند، تسهیل میشود. سمی كه از سلولهای رویشی آزاد میشود، به دستگاه اعصاب مركزی رفته و بهسرعت به گیرندههایی در طناب نخاعی و ساقه مغز متصل و سبب ایجاد اثرات فوق میگردد.
تشخیص آزمایشگاهی
تشخیص بیماری بر اساس تصویر بالینی و تاریخچه جراحت است، اگرچه 50 درصد بیماران جراحتی دارند كه به اقدامات پزشكی نیاز است. كشتهای بیهوازی از بافت زخم آلوده ممكن است حاوی كلستریدیوم تتانی باشند، ولی مصرف پیشگیریكننده و درمانی آنتیتوكسین، هیچکدام نباید مانع انجام این آزمون شود. اثبات جداسازی كلستریدیوم تتانی باید بر اساس تولید سم و خنثیسازی آن با آنتیتوكسین اختصاصی صورت گیرد. باید توجه داشت که مسمومیت با استریكنین (Strychnine poisoning) علائمی شبیه به کزاز میدهد.
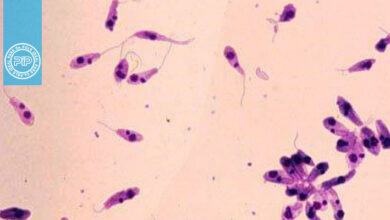
كلستریدیوم تتانی به شکل باسیل گرم مثبت دارای اسپور انتهایی و گرد با قطر بیشتر از قطر باسیل و شبیه چوب طبل یا چوب كبریت است، متحرك و بدون كپسول است و در شرایط بیهوازی مطلق بر روی محیط بلاد آگار در 37 درجه رشد نموده و دارای همولیز β و حركت سوارمینگ است. از نظر بیوشیمیایی غیرفعال بوده و دارای فعالیت پروتئولیتیك ضعیف و اساكارولیتیك (غیر تخمیرکننده) است، همچنین این باکتری ژلاتین را بهکندی ذوب میكند.
پس از رنگآمیزی نمونه و مشاهده باسیل شبیه چوب طبل، در شرایط بیهوازی كشت داده شده و بعد از آن، از کلنیهای بهدستآمده به حیوان حساس تلقیح میگردد و نتایج مورد بررسی قرار میگیرد.
کلستریدیوم پرفرنژنز (Clostridium perfringenes)
بسیاری از كلستریدیومهای مولد سم در صورت ورود به بافت آسیبدیده، میتوانند عفونتهای مهاجم (مثل گانگرن گازی و نكروز عضله) ایجاد كنند. در حدود 30 گونه از كلستریدیومها ممكن است چنین اثری را ایجاد نمایند ولی شایعترین آنها كلستریدیوم پرفرنژنز (90 درصد) است. انتروتوكسین ناشی از كلستریدیوم پرفرنژنز یك عامل شایع مسمومیت غذایی است.
كلستریدیوم پرفرنژنز كه قبلاً به آن كلستریدیوم ولشای میگفتند، در مدفوع انسان و حیوانات به مقدار زیاد وجود دارد و از آنجا وارد شیر و خاك میگردد. این باکتری در دستگاه گوارش و ادراری تناسلی انسان یافت میشود و برخلاف سایر كلستریدیومها بدون حركت بوده و قطر اسپور بیضی شكل آن (که در مركز یا نزدیك به انتها واقع شده است) از قطر خود باسیل كمتر است و باعث برجستگی در باسیل نمیشود. این باكتری در بدن حیوان و محیطهایی كه حاوی سرم باشند، ایجاد کپسول میكند.
باکتری در زخم آلوده به دنبال شكستگی مركب، زخم پس از زایمان و غیره با ایجاد بیماری بعد از یک دوره کمون 1 تا 3 روزه با علائم كریپتاسیون، ترشح بدبو، نكروز پیشرونده در عضلات و بافت زیرجلدی، تب، همولیز، توكسمی و شوك تظاهر مییابد و در نهایت منجر به مرگ میشود. همچنین این باكتری سبب انتریت نكروزان شده كه در كودكان بسیار كشنده است.
مسمومیت غذایی ناشی از كلستریدیوم پرفرنژنز، معمولاً به دنبال مصرف تعداد زیادی از كلستریدیومهایی كه در ظروف حاوی گوشت رشد كردهاند، ایجاد میشود. سم وقتی تولید میشود كه ارگانیسم در دستگاه گوارش اسپور تولید میكند و معمولاً پس از 18-6 ساعت اسهال (معمولاً بدون تب و استفراغ) را سبب میشود که فقط 1 تا 2 روز به طول میانجامد.
تشخیص آزمایشگاهی

در گسترههای بافتی و نمونههای بهدستآمده از زخم و چرك، باسیلهای گرم مثبت بزرگ مشاهده میشوند، درحالیکه اسپورها دیده نمیشوند، زیرا آنها عمدتاً در شرایط كمبود مواد غذایی بهوجود میآیند. ارگانیسمها در محیط گوشتدار حاوی گلوکز (chopped-meat)، محیط تیوگلیکولات و در محیط بلاد آگار كشت داده شده و در شرایط بیهوازی در 37-35 درجه انکوبه میگردند. کلنی كلستریدیوم پرفرنژنز روی این محیطها بعد از انکوباسیون 48 ساعته، 3-1 میلیمتر قطر، صاف، برآمده با حاشیه ریزوئیدی است که بعد از انکوباسیون طولانی مدت قطر آن به 15-4 میلیمتر میرسد. كلستریدیوم پرفرنژنز از طریق واكنشهای تخمیر قندها و تولید اسیدهای آلی شناسایی میشوند و در محیط كشت حاوی شیر، تخمیر طوفانی همراه با تولید گاز در مدت 24 ساعت ایجاد میكند كه نشاندهنده قدرت تجزیه پروتئولیتیك این باكتری است.
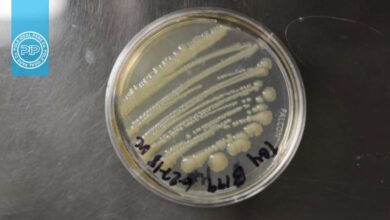
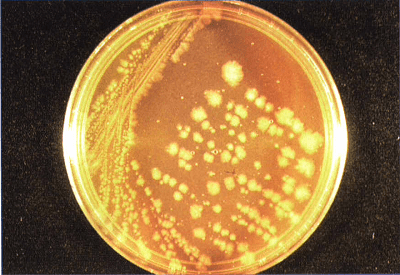
باكتری روی محیط آگار خوندار ایجاد همولیز دوبل میكنــد كه مشخصـــه كلســـــتریدیوم ولشای است (شکل 2). از آگار حاوی زرده تخممرغ Egg yolk (ءagar (EYA برای نشان دادن اثر سم لسیتیناز استفاده میشود، بدین صورت که در اطراف کلنیهای با تست مثبت، هالهای از رسوب دیده میشود. تأیید نهایی بر اساس تولید سم و خنثی شدن آن توسط آنتیتوكسینهای اختصاصی مربوطه (واكنش ناگلر) انجام میگیرد.
كلستریدیوم دیفیسیل (Clostridium difficile)
این ارگانیسم در دستگاه گوارش حدود 3 درصد جمعیت عادی و تا 30 درصد بیماران بستری در بیمارستان وجود دارد. كلستریدیوم دیفیسیل شایعترین علت اسهالهای بیمارستانی است (اسهال ناشی از این باكتری، برخلاف اسهال ناشی از ارگانیسمهای دیگر، معمولاً بیش از 72 ساعت پس از بستری در بیمارستان آغاز میشود). انتقال این ارگانیسم از طریق دهانی–مدفوعی صورت میگیرد. دستان پرسنل بیمارستانی نقش مهمی را بهعنوان واسطه انتقال باكتری ایفا میكنند.
آنتیبیوتیكها (از قبیل سفالوسپورینهای وسیعالطیف، آمپیسیلین و كلیندامایسین)، ارگانیسمهای حساس به داروی موجود در فلور طبیعی بدن را از بین میبرند؛ در نتیجه این امر، كلستریدیوم دیفیسیل بهطور مرتب رشد و تكثیر پیدا میكند. دو اگزوتوكسین A و B توسط این باكتری تولید میشوند. اگزوتوكسین A انتروتوكسینی است كه فعالیت سیتوتوكسیک قوی دارد و به حاشیه مسواكی سلولهای پوششی روده در محل گیرندهها میچسبد. سم B یك سیتوتوكسین قوی است كه موجب صدمه به مخاط كولون و تشكیل غشای كاذب میشود. كلیندامایسین اولین آنتیبیوتیكی بود كه نقش آن در ایجاد كولیت سودوممبرانو مشخص گردید. امروزه آنتیبیوتیكهای بسیاری شناخته شدهاند كه موجب این بیماری میشوند. در حال حاضر، سفالوسپورینهای نسل دوم و سوم به علت استفاده گسترده از آنها شایعترین علت بروز این بیماری هستند. علاوهبر آنتیبیوتیكها، داروهای شیمیدرمانی سرطان نیز استعداد ابتلا به كولیت با غشای كاذب را افزایش میدهند. كلستریدیوم دیفیسیل بهندرت به مخاط روده حمله میكند.
تشخیص آزمایشگاهی
تشخیص التهاب روده بزرگ با غشای کاذب (Pseudomembranous colitis) با شناسایی یک یا دو اگزوتوكسین از توکسینهای کلستریدیوم دیفسیل در مدفوع، بیوپسی، کولونوسکوپی و مشاهده غشاهای کاذب و یا آبسههای کوچک در بیمارانی که آنتیبیوتیکها را دریافت نمودهاند و مبتلا به اسهال شدهاند صورت میگیرد. ممکن است اسهال خونی یا آبکی بوده و بیمار دچار دردهای شکمی، افرایش گلبول سفید و تب باشد. اگزوتوکسین B یک سیتوتوکسین قدرتمند بوده که آن را میتوان از طریق تأثیر مخرب آن بر كشتهای سلولی در نمونه مدفوع شناسایی كرد. همچنین اگزوتوکسین A یک انتروتوکسین قوی است که تا حدودی فعالیت سیتوتوکسیک دارد و با بهکارگیری آنتیبادیهای اختصاصی مهاركننده تخریب سلولی، وجود اگزوتوكسین در نمونه مدفوع تأیید میشود. كشت در شرایط بیهوازی برای این باکتری معمولاً صورت نمیگیرد. برای ردیابی توکسین در مدفوع از تکنیکهای لاتکس آگلوتیناسیون و آنزیم ایمنواسی (EIA) استفاده میگردد.
نکته:
1- نمونه سوآب برای تشخیص کلستریدیوم دیفسیل در مدفوع مناسب نیست چرا که مقدار نمونه برداشتشده ناچیز است.
2- اگر تشخیص در همان روز نمونهگیری صورت نمیگیرد، بایستی نمونهها را روی یخ خشک به آزمایشگاه انتقال داد و در یخچال گذاشت تا فعالیت سیتوتوکسیسیته کلستریدیوم دیفسیل کاهش نیابد. همچنین نمونهها را نبایستی بیش از دو ساعت در حرارت اتاق نگهداری کرد.
3- کلستریدیوم دیفسیل با کمک تکنیک جداسازی اسپور (شوک گرمایی و شوک الکلی) شناسایی میشود.
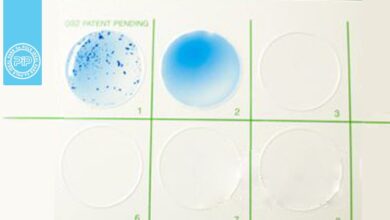
4- میتوان از محیطهای کشت فنیل اتیل الکل (PEA) و سیکلوسرین-سفوکستین، زرده تخممرغ، فروکتوز آگار (CCFA) و بلادآگار غیراختصاصی بیهوازی برای کشت کلستریدیوم دیفسیل استفاده کرد. کلستریدیوم دیفسیل روی این محیطها بعد از 48 ساعت، کلنیهای صاف، برآمده، خاکستری رنگ با حاشیه ریزوئیدی بدون همولیز و هاله کدورت (چون لیپاز و لسیتیناز منفی است) ایجاد میکند (شکل 3).
مطالب مرتبط
مروری بر تستهای بیوشیمیایی برای تشخیص کوکسیهای گرم مثبت
تست های بیوشیمیائی برای تشخیص افتراقی گونههای شایع استرپتوکوکی
تستهای بیوشیمیایی برای شناسایی افتراقی گونههای شایع استافیلوکوکی
اختلاف های بین باکتری های گرم مثبت و باکتری های گرم منفی