مروری سریع بر بیماریهای آمیزشی
مقدمه
بیماریهای آمیزشی ممکن است توسط ویروس، قارچ، انگل یا باکتری ایجاد شوند. این میکروارگانیسمها میتوانند وارد بدن شده و پوست، مخاط واژن، مقعد، مجرای ادرار، دهانه رحم، چشم، دهان و حلق را آلوده کنند. زنان بیشتر از مردان به بیماریهای آمیزشی مبتلا میشوند و تشخیص اینگونه عفونتها در زنان مشکلتر است زیرا عفونت اولیه ممکن است بدون علامت باشد و به عوارض بعدی مانند بیماریهای التهابی لگن، ناباروری، مرگ و میر و سرطان دهانه رحم منجر شوند. بیماریهای آمیزشی شایع که از راه ارتباط جنسی منتقل میشوند عبارتند از: سیفیلیس، سوزاک، شانکروئید، زگیل تناسلی، تبخال تناسلی، تریکوموناس، عفونت کلامیدیا، مایکوپلاسما، ویروس هپاتیت، ویروس هپاتیت B، ایدز و عفونت قارچی کاندیدایی.
سوزاک
سوزاک یا گنوره التهاب چرکی مجرای ادراری است که از طریق تماس جنسی منتقل میشود. در این بیماری در مردان 2 تا 7 روز پس از تماس جنسی با فرد آلوده ترشحات چرکی از مجرای ادرار خارج شده و میزان دفع ادرار (تکرر ادرار) نیز افزایش یافته و همچنین در هنگام دفع ادرار مقدار کمی خون از مجاری ادرار ممکن است خارج شود. در زنان پس از آلودگی التهاب دهانه رحم بوجود آمده در بیشتر موارد بدون نشانه است اما در بعضی از خانمها پس از نزدیکی ترشحات غیر عادی یا خونریزی وجود دارد. در مردان عفونت در پروستات و مجاری تناسلی داخل بیضه نیز رخ میدهد. در زنان نیز علاوهبر گردن رحم عفونت در لولههای رحمی، رحم و تخمدان نیز ممکن است ایجاد شود. عفونت در اندامهای فوق موجب چسبندگی مجاری تناسلی شود که میتواند منجر به نازایی شود. زنان روسپی که بدون علائم بالینی هستند عفونت را به طور مکرر به شرکای جنسی خود منتقل مینمایند. برای تشخیص سوزاک از آزمایش میکروسکوپی از ترشحات دستگاه تناسلی استفاده میشود.
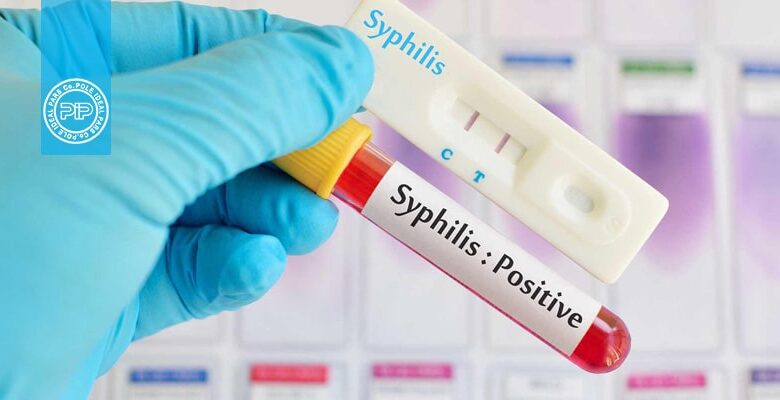
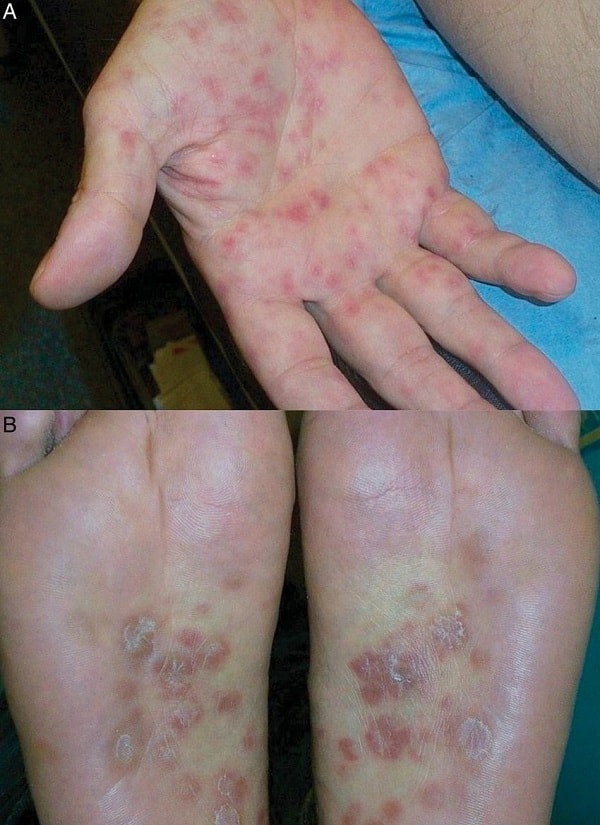
سیفیلیس
این بیماری آمیزشی میتواند به صورت یکی از چهار مرحله اولیه، ثانویه، نهفته و سوم ظاهر شود. سیفیلیس اولیه از طریق ارتباط مستقیم جنسی با زخمهای عفونی شخص مبتلا به این بیماری عارض میشود. سیفیلیس ثانویه به شیوههای مختلف ظاهر میشود و علائم آن غالبا” پوست، غشاء مخاطی و غدد لنفاوی نواحی اطراف دستگاه تناسلی را درگیر میکند. در سیفیلیس نهفته، عفونت با استفاده از آزمایشهای سرولوژی مشخص میگردد و در آن علائم بیماری دیده نمیشود. مرحله سوم به سه شکل دمل سیفیلیسی، سیفیلیس عصبی متاخر و سیفیلیس قلبی و عروقی تقسیم میگردد و در یک سوم افراد آلودهای که تحت درمان قرار میگیرند بروز میکند. همچنین ابتلا به سیفیلیس به صورت مادر زادی نیز میتواند در دوران بارداری یا هنگام زایمان رخ دهد و دو سوم نوزادان سیفیلیسی بدون علائم این بیماری به دنیا میآیند. برای تشخیص این بیماری بسته به مراحل آن از آزمونهای میکروبیولوژی و یا سرولوژی استفاده میشود.
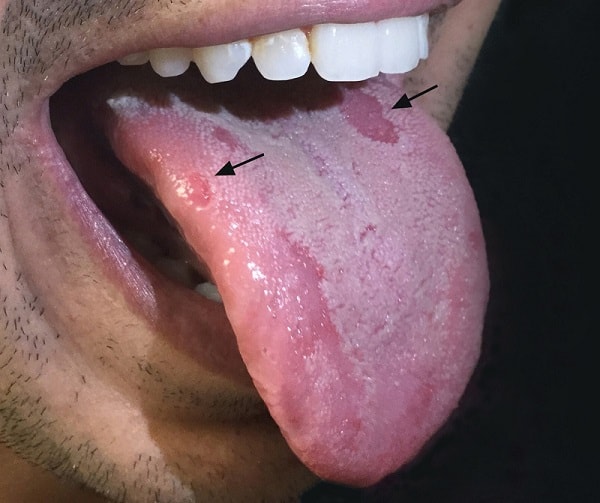
شانکر نرم یا آتشک
شانکر نرم یا شانکروئید یا آتشک در مناطق گرمسیری بیشتر دیده میشود. اولین تظاهرات آن به صورت یک جوش کوچک التهابی است که بعد از 2 تا 3 روز تبدیل به جوش چرکی و بعد زخم میشود. ضایعه دارای حاشیه مشخصی است و دردناک است. در 50 درصد موارد همراه با لنفادنوپانی دردناک و یک طرفه مغبنی (اینگوئنال) میباشد (در ناحیه کشاله ران). شیوع آن در مردان ختنه شده سه برابر کمتر است. بهترین روش تشخیص، کشت از شانکر یا مواد آسپیره شده از غدد لنفاوی بر روی محیطهای کشت آزمایشگاهی است.
تریکوموناس
تشخیص این تک یاخته انگلی با کمک آزمایش میکروسکوپی از ترشحات واژن و یا با بررسی رسوب ادراری (آزمایش کامل ادرار) در هر دو جنس انجام میگردد، اما آزمون PCR بسیار حساستر بوده و برای تشخیص تریکوموناس واژینالیس ارجح است.
هرپس تناسلی
در اغلب افراد با علائم هرپس تناسلی، درمان دارویی ضد ویروس مفید است و درمان اصلی محسوب میشود. هرپس تناسلی یک بیماری مقاربتی به شدت واگیردار است. تظاهرات این بیماری شامل درد، خارش و زخم در نواحی تناسلی است و اصلیترین راه انتشار ویروس تماس جنسی است. نشانههای هرپس تناسلی میتواند شامل برآمدگیهای کوچک قرمز، تاولهای کوچک یا زخمهای باز درناحیه تناسلی باشد. آلودگی با دو نوع ویروس هرپس (HSV) میتواند سبب بیماری شود. آزمایش خون میتواند عفونت با هرپس را مشخص کند. تست خون میتواند مواجهه قبلی با عفونت HSV نوع اول یا دوم را نیز مشخص نماید.
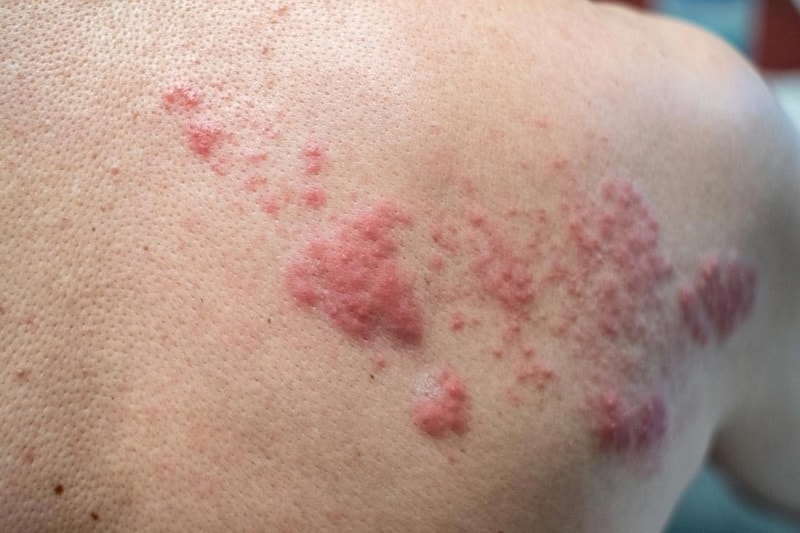
مایکوپلاسما ژنیتالیوم (Genitalium) در عفونت مجاری ادراری و عفونت گردن رحم
مایکوپلاسما ژنیتالیوم یک عامل عفونت مجاری ادراری در مردان است و در واژن، سرویکس (گردن رحم) و اندومتر هم یافت میشود. عفونت با این باکتری در زنان معمولا بدون علامت و در صورت علامتدار بودن در زنان مبتلا شامل ترشحات واژن، درد در زمان نزدیکی، خونریزی پس از نزدیکی، خونریزی در بین دورههای پریود و درد در ناحیه لگن و زیر ناف میباشد. در موارد التهاب مزمن یا راجعه مجاری ادراری و گردن رحم باید به مایکوپلاسما ژنیتالیوم شک کرد. آنتی بیوتیکهایی که روی دیواره سلولی عمل میکنند (مانند پنیسیلین و سفالوسپورینها) در درمان این عفونت موثر نیستند.
علائم این بیماری در مردان شامل ترشح آبکی از آلت تناسلی، احساس سوزش و درد در هنگام ادرار میباشد. برای تشخیص وجود مایکوپلاسما ژنیتالیس میتوان از تست مولکولی جهت تشخیص ژنوم باکتری کمک گرفت. یکی دیگر از راههای تشخیص آزمایشگاهی آن آزمایش خون و تست سرولوژی میباشد.
عفونت و التهاب مجاری ادراری
اولین آزمایشی که باید انجام گیرد آزمایش میکروسکوپی از ترشحات مجاری ادراری است. اگر نتیجه خاصی به دست نیامد آزمایش PCR باید انجام شود و بیمار بر علیه گونوره (سوزاک) و کلامیدیا تحت درمان قرار گیرد. تشخیص عفونت مجرای ادراری بر اساس وجود ترشح موکوسی، موکوسی چرکی یا چرکی وجود حداقل 2 سلول سفید در ترشحات پیشابراه در آزمون میکروسکوپی، یا آزمون لکوسیت استراز مثبت در ادراراول صبح (آزمایش کامل ادرار) و یا وجود حداقل 10 سلول سفید در نمونه ادرار سانتریفوژ شدهی اول صبح داده میشود. در مردانی که بر اساس آزمایش میکروسکوپی تشخیص عفونت مجاری ادراری در آنها مطرح میشود (گونوکوک منفی مشکوک) و یا کسانی که حداقل یک معیار یورتریت (التهاب مجرای ادرار) را دارند، باید آزمون PCR برای تشخیص کلامیدیا یا گونوره انجام شود و بعنوان عفونت غیرگونوکوکی درمان شوند.
هپاتیت C
اگر چه اغلب اوقات راه انتقال HCV ازطریق فراوردههای خونی است ولی میتواند از طریق تماس جنسی به ویژه در مبتلایان به عفونت HIV نیز منتقل شود. آزمایش غربالگری برای HCV به روش سرولوژی (در آزمایشگاه) باید در همه مبتلایان به عفونت HIV در زمان ارزیابی اولیه انجام شده و پس از آن نیز مرتباتکرار گردد تا احتمال عفونت رد شود. همچنین آزمایش سرولوژی باید حداقل سالیانه در افراد در معرض خطر بالا برای ابتلا به HIV انجام شود. افرادی که بیماری کبدی بدون علت شناخته شده دارند و نیز کسانی که آنتی بادی بر ضد HCV در آنها منفی است باید از نظر عفونت HCV با استفاده از آزمونهای ملکولی (PCR) بررسی شوند.
عفونت HPV
اغلب کسانی که از نظر جنسی فعال هستند در مرحلهای از زندگی ممکن است با ویروس HPV آلوده شوند، اما بیشتر این افراد از این امر آگاه نیستند. عفونت معمولا خود به خود و بدون عارضه خوب میشود، اما وقتی بیماری و علایم آن رخ دهد میتواند سبب زگیل تناسلی، ضایعات پیش سرطانی و سرطان در سرویکس (گردن رحم)، مقعد، آلت تناسلی و واژن شود. عفونت HPV که موجب زگیل تناسلی میشود الزاما همان عفونتی نیست که سبب سرطان میگردد. این بیماریها قابل درمان هستند ولی خود ویروس HPV ریشه کن نمیشود. بسیاری از انواع HPV از طریق تماس آنورژنیتال (تماس جنسی واژینال و مقعدی) و رابطه جنسی دهانی منتقل میشوند. عفونت HPV در باردار شدن یا حفظ بارداری اختلالی ایجاد نمیکند اما بعضی سرطانهای ناشی از HPV و نیز درمان آنها احتمال بارداری و امکان یک زایمان ساده و بی عارضه را کاهش میدهند. به ندرت در هنگام زایمان ویروس HPV از مادر مبتلا به فرزندش منتقل میشود. مطمئنترین راه برای جلوگیری از ابتلا به HPV پرهیز از فعالیت جنسی مشکوک است، محدود کردن تعداد شرکای جنسی هم میتواند احتمال عفونت را کاهش دهد، اما حتی افرادی که تنها یک شریک جنسی دارند هم ممکن است مبتلا شوند. ویروس HPV در سطوح مرطوب و مخاطی بدن مثل حلق، واژن، دهان و دهانهی رحم و سلولهای قاعدهای پوست مستقر میشود برای تشخیص آزمایشگاهی ویروس HPV باید از این سطوح آلوده نمونهبرداری کرد.
عفونت قارچی کاندیدا
قارچ مخمری کاندیدا آلبیکنس و برخی دیگر از گونههای آن میتواند باعث عفونت و التهاب واژن با علائم ترشحات چرکی و گاهی خارش گردد. در مردان موجب عفونت و التهاب سر آلت تناسلی میشود که اغلب دردناک است. تشخیص این عفونت با انجام آزمایش مستقیم میکروسکپی و کشت میسر است. در صورت اثبات عفونت هر دو شریک جنسی باید درمان شوند.
پیشگیری از عفونت های دستگاه تناسلی (بیماری های آمیزشی)
پیشگیری مبتنی بر رابطه جنسی سالم است. برای جلوگیری از ابتلا در اشخاصی که مشکوک به آلودگی به اینگونه بیماریها هستند، هنگام فعالیت جنسی حتما از وسایل محافظتی (کاندوم) باید استفاده شود. اگر به بیماری مقاربتی مبتلا هستید تا زمانی که درمان شما کامل نشده است از برقراری رابطه جنسی اجتناب کنید (مسولیتپذیر بودن). تا قبل از اینکه آزمایش ندادهاید و سلامت شما و شریک جنسی شما توسط آزمایشگاه و پزشک تایید نشده است از برقراری رابطه جنسی اجتناب کنید.