مطالعه موردی میکروبیولوژی: مرد 35 ساله با درد قفسه سینه
سابقه پزشکی بیمار
یک مرد 35 ساله با درد متناوب قفسه سینه به مدت 3-4 روز به همراه درد شکم، خستگی و سبکی سر در همان بازه زمانی به بخش اورژانس مراجعه کرد.
علاوه بر این، خانواده بیمار اظهار کردند که او حدود یک ماه دچار بیحالی بوده و احساس مریضی میکرده که در هفته گذشته شدت یافته بود.
بیمار دارای سابقه پزشکی آبسه شانه با استافیلوکوکوس اورئوس مقاوم به متی سیلین (MRSA) و مصرف داخل وریدی مواد مخدر بوده است. (هروئین-آخرین استفاده حدود 6 روز قبل از بستری)
در بخش اورژانس، بیمار افزایش STء [1] در نواحی تحتانی الکتروکاردیوگرام داشت که میتواند نشان دهنده حمله قلبی باشد. 325 میلی گرم آسپرین به او داده شد و فوراً به بخش کاتتریزاسیون [2] منتقل شد.
مشخص شد که بیمار دارای چندین انسداد کامل در شریان نزولی قدامی چپ [3] (LAD)، شریان نزولی خلفی[4] (PDA) و شریان بطنی خلفی چپ [5] (PLV) است.
بیمار تحت عمل ترومبکتومی [6] قرار گرفت و تصور میشد که لختههای ناشی از آن، آمبولی هستند.
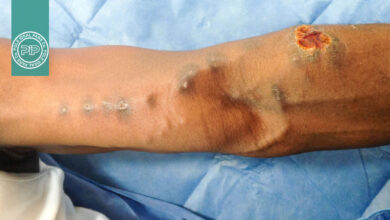
نمونه بیمار برای ارزیابی هیستوپاتولوژیک به بخش آسیب شناسی و برای کشت به بخش میکروبیولوژی ارسال شد.
هیچ مدرکی مبنی بر وجود پلاک وجود نداشت.
بیمار برای مدیریت انفارکتوس میوکاردی با صعود قطعه [7] (STEMI) بستری شد. در بخش اورژانس، تعداد گلبولهای سفید خون بیمار 23000 بوده و بیمار دچار تاکی کاردی (تا 110 ضربه در دقیقه) بود.
اکوکاردیوگرام قفسه سینه، ضخیم شدن لت (لیفلت [8]) دریچه آئورت را با شواهدی از تخریب لیفلت، نارسایی شدید آئورت و پرفوریشن کاسپ کرونر راست [9] نشان میدهد که با اندوکاردیت سازگار است.
کشت خون انجام شد و درمان بیمار با آنتی بیوتیکهای وسیع الطیف (ونکومایسین [10] و سفپیم [11]) آغاز شد.
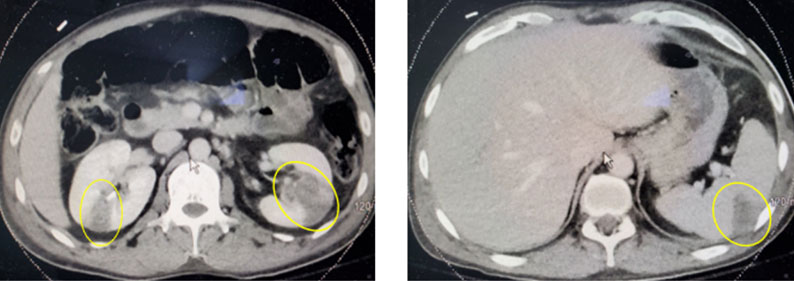
توموگرافی کامپیوتری (CT) شکم و لگن بیمار انفارکشنهای [12] متعدد کلیه و طحال را نشان داد (شکل 1).
علاوه بر این، CT مغز نیز خونریزی زیر عنکبوتیه [13] و انفارکتوس ایسکمیک [14] در حال پیشرفت در قسمت تحتانی شکنج پیشانی راست [15] را نشان داد.
اثری از ترانسفورماسیون هموراژیک [16] دیده نشد.
تشخیص آزمایشگاهی
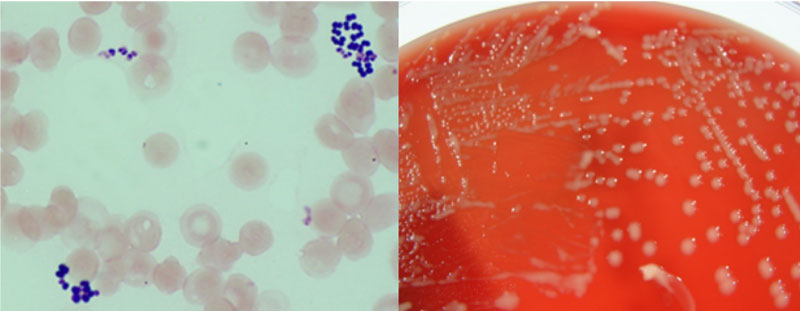
در روز اول بستری بیمار، نتایج کشت نمونه خون بیمار کوکوسی گرم مثبت را نشان میداد. در نمونه گرفته شده در ترومبکتومی نیز کوکسیهای گرم مثبت به صورت خوشهای در حال رشد بودند. (شکل 2)
در روز دوم بستری بیمار ، آسیب شناسی لختهها فیبرینوپورولنت (آمپیم پیچیده) و پلاکهای فیبرین با کوکسیهای بیشمار خوشهای شکل را نشان داد. (تصویر 3).
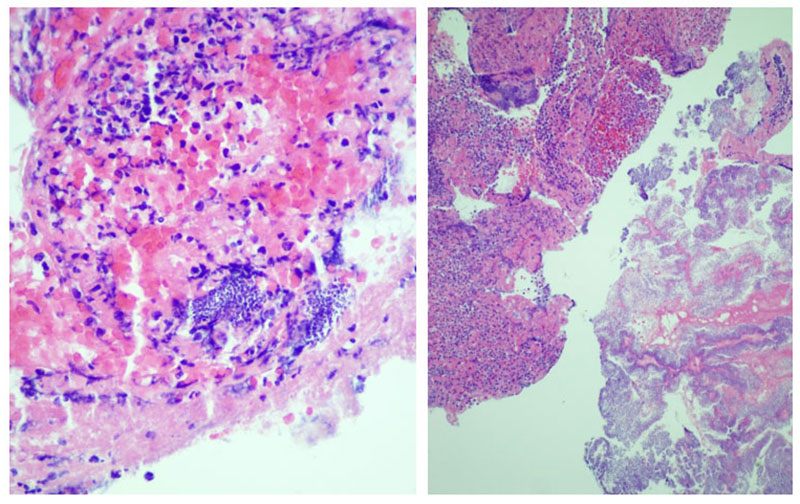
کوکسیهای گرم مثبت در نمونه ترومبکتومی، Rothia mucilaginosa تشخیص داده شدند. کوکسی گرم مثبت در کشت خون نیز Rothia mucilaginosa بود.
بیمار تحت درمان با ونکومایسین قرار گرفت و کشتهای خون پس از کاتتریزاسیون از لحاظ وجود Rothia mucilaginosa منفی بودند.
در روز سوم بستری، بیمار دچار درد قفسه سینه با افزایش تروپونین و موج T معکوس شد. او مجددا به بخش کاتتریزاسیون منتقل شد و مشخص شد که انسداد کامل PDA داشته و ری کانالیزیشن هم به دلیل ترومبوز متراکم ناموفق بود.
در روز ششم بستری، بیمار به دلیل تجمع مایع در فضای پریکارد (افیوژن پریکاردی) دچار تامپوناد شد که در نتیجه فضای پریکارد تخلیه گردید.
کشت مایع پریکارد از لحاظ وجود میکروارگانیسم منفی بود. با توجه به حوادث مکرر آمبولیزاسیون، بیمار به بیمارستان دیگری منتقل شد تا تحت عمل جراحی تعویض دریچه آئورت و جراحی پیوند بای پس عروق کرونر قرار گیرد.
کشتهای انجام شده در زمان جراحی تعویض دریچه منفی بود و بافت دریچه برای ارزیابی پاتولوژیک ارسال نشد.
توضیحات تکمیلی
در این مطالعه موردی، ما با یک مورد غیر معمول سپتیسمی گسترده Rothia mucilaginosa با آمبولی سپتیک و اندوکاردیت برخورد کردیم.
Rothia mucilaginosa یک کوکسی گرم مثبت است که به عنوان بخشی از فلور طبیعی دهان و حلق و دستگاه تنفسی فوقانی ایجاد میشود. عفونتهای دستگاه تنفسی تحتانی ناشی از این ارگانیسم نادر هستند و معمولاً در بیماران دارای نقص ایمنی رخ می دهد. Rothia mucilaginosa طی چند دهه گذشته تغییر نامهای زیادی داشته است.
این میکروارگانیسم ابتدا به عنوان Micrococcus mucilaginosus شناخته شد، سپس نام آن به Stomatococcus mucilaginosus تغییر کرد و قبل از رسیدن به نام امروزی به عنوان Staphylococcus salivarius نیز شناخته میشد.
مورفولوژی کلنیهای این میکروارگانیسم معمولاً به صورت غیر همولیتیک سفید تا خاکستری با ظاهر مخاطی است.
Rothia mucilaginosa به طور کلی نسبت به آنتی بیوتیکهایی که برای ازبین بردن باکتریهای گرم مثبت مورد استفاده قرار میگیرند، حساس است (مانند پنی سیلین، آمپیسیلین، سفوتاکسیم، ریفامپین و ونکومایسین)
واژه نامه
| Distal left anterior descending artery | [3] | Catheterization | [2] | ST elevations | [1] |
| Thrombectomy | [6] | Posterior left ventricular artery | [5] | Posterior descending artery | [4] |
| Right coronary cusp perforation | [9] | Leaflets | [8] | ST-elevation myocardial infarction | [7] |
| Infarctions | [12] | Cefepime | [11] | Vancomycin | [10] |
| Right inferior frontal gyrus | [15] | Ischemic infarct | [14] | Infratentorial subarachnoid hemorrhages | [13] |
| Hemorrhagic transformation | [16] |