مطالعه موردی بیمار شماره 70، تشخیص شما چیست؟
شرح حال بیمار
یک بانوی ۵۸ ساله با سابقه ۴ هفتهای احساس ناخوشی عمومی به یک مرکز درمانی مراجعه میکند. او دچار تبهای متناوب و کاهش اشتها بوده و طی ۲ ماه گذشته تقریباً ۴ کیلوگرم (۸ پوند) وزن کم کرده است. او دچار درد مفاصل در دستها، مچ دست و مچ پاها شده که با وجود درمان با دیکلوفناک (diclofenac) همچنان ادامه داشته است.
او ۳ روز پس از شروع درمان با آموکسیسیلین (amoxicillin) دچار راش پوستی منتشر (generalised skin rash) شد. حدود ۶ ماه قبل برای او کمکاری تیروئید (hypothyroidism) تشخیص داده شده بود.
در معاینه، بیمار پریدهرنگ (pale) و ناخوش به نظر میرسد. بزرگی منتشر غدد لنفاوی (generalised lymphadenopathy) در نواحی گردنی (cervical)، زیربغل (axillary) و اینگوینال/کشاله ران (inguinal) وجود دارد. کبد و طحال هر دو قابل لمس هستند.
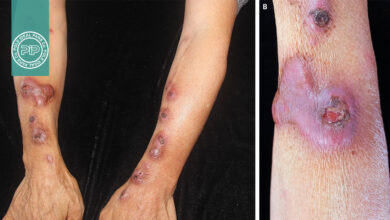
بیمار دچار تورم مفاصل بین بند انگشتان پروگزیمال (proximal interphalangeal joints) و مچ دست (wrists) است و همچنین راش ماکولار خفیف (faint macular rash) در تنه (trunk) و قسمت فوقانی رانها (upper thighs) دیده میشود.
نتایج شمارش کامل خون او به شرح زیر است:
- Hb: 8.6 g/dl
- MCV: 81 fl
- WBC: 11.6 × 10⁹/L
- Platelets: 65 × 10⁹/L
- Urea: 9.8 mmol/L
- AST: 320 (normal 5–40 units/L)
- ALT: 170 (normal 5–40 units/L)
- Alkaline phosphatase: 275 (normal 35–130 units/L)
- ESR: 110 mm/hour
الکتروفورز پروتئین (Protein electrophoresis) یک نوار ضعیف پاراپروتئین (faint paraprotein band) را نشان میدهد که بعداً به صورت IgG کاپا (IgG kappa) با مقدار g/L ۶ مشخص شد، در حالی که ایمونوگلوبولینهای دیگر در حد پایین طبیعی قرار دارند. یک آسپیراسیون مغز استخوان نیز انجام شده است.
سوالات و پاسخها
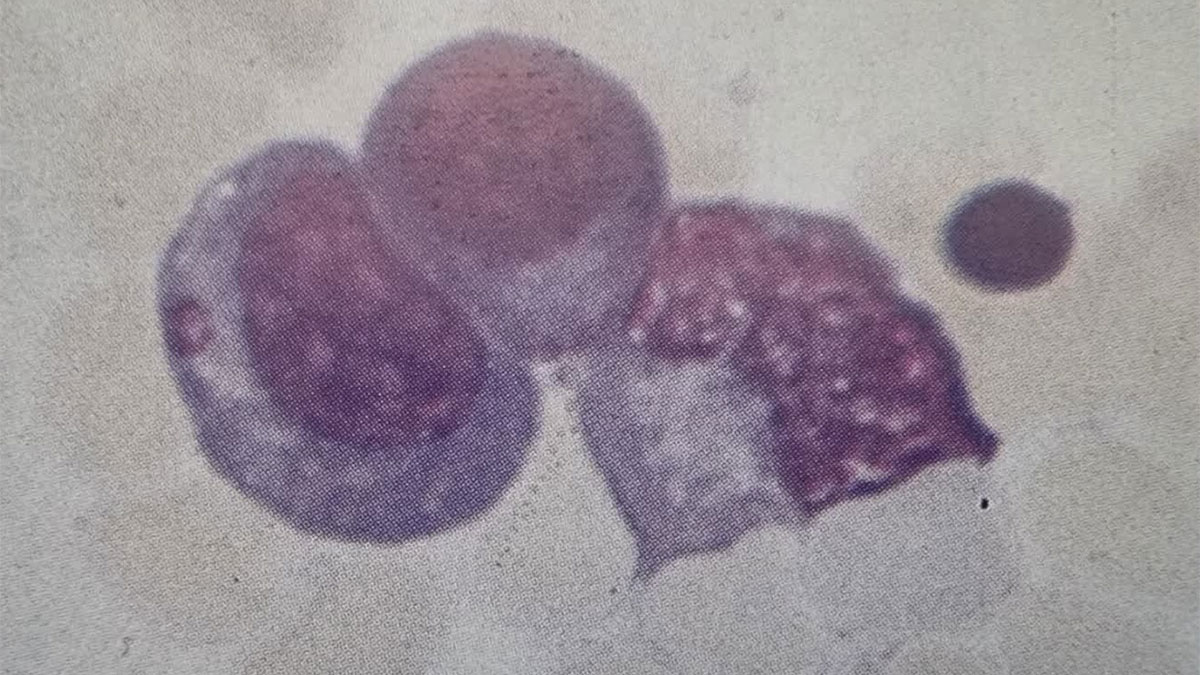
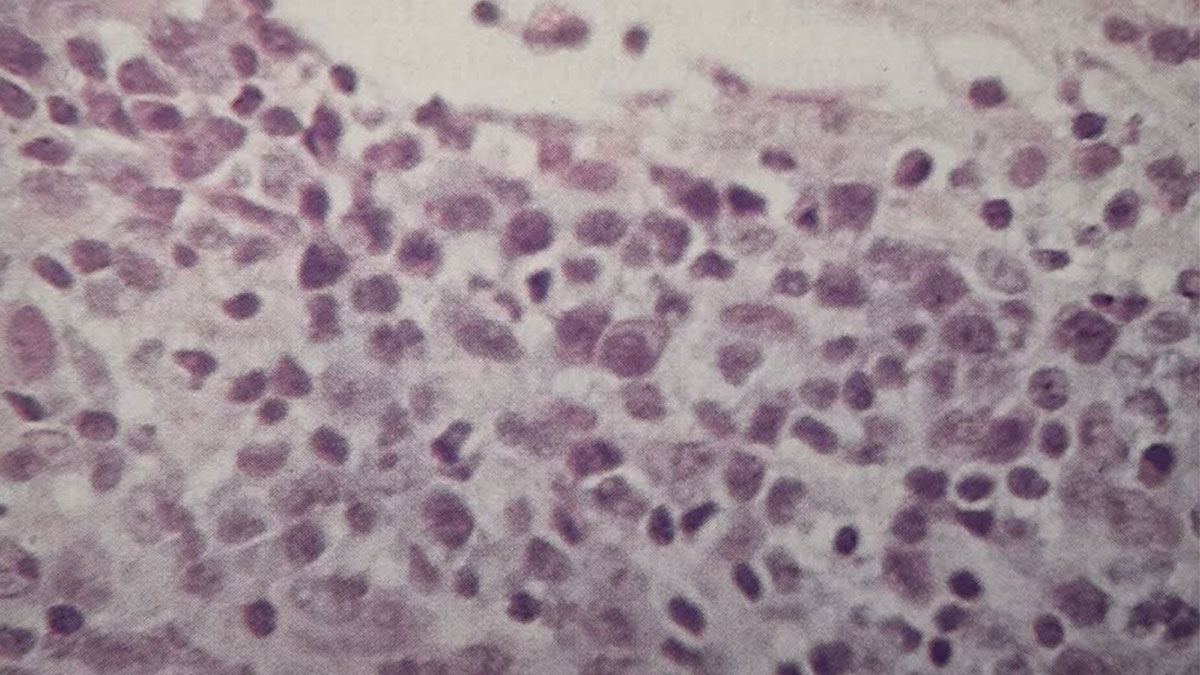
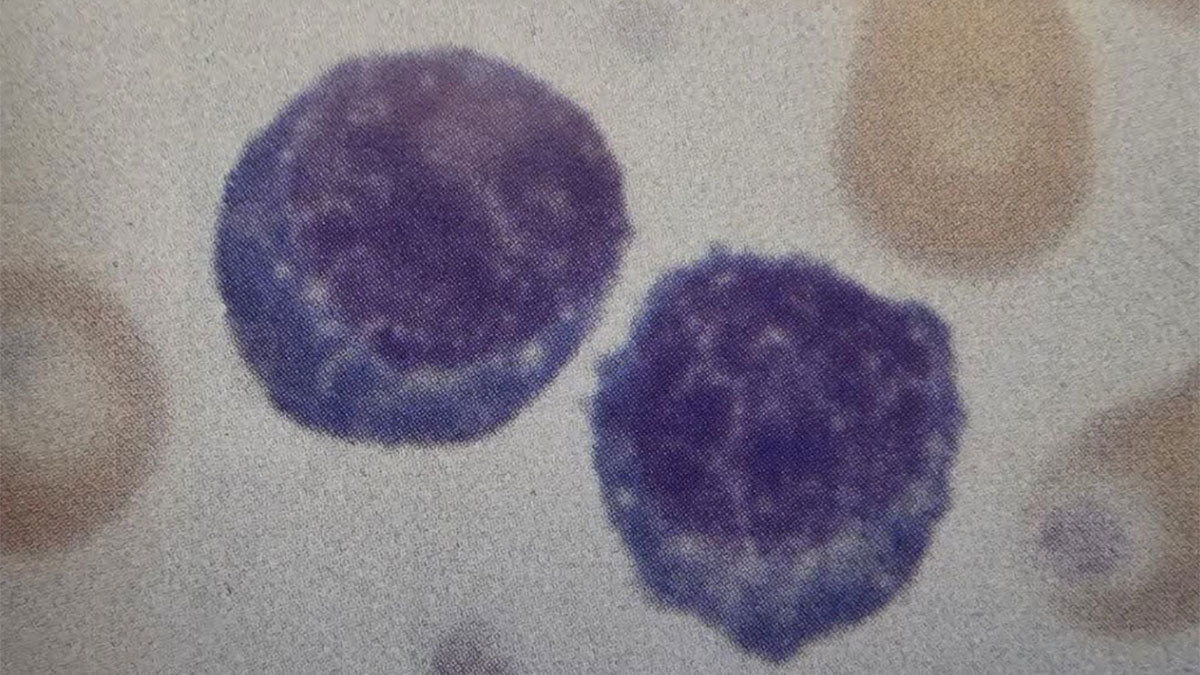
1. نظر شما دربارهی گسترش خون محیطی بیمار (شکل 70a) و آسپیراسیون مغز استخوان (70B) چیست؟
گسترش خون محیطی بیمار نشاندهنده لنفوسیتهای B تمایز یافتهی در گردش خون است (circulating differentiated B lymphocytes) که سلولهای پلاسما (plasma cells) هستند.
شکل 70B سلولهای مشابهی (سلولهای پلاسما یا ایمونوبلاستها) را در مغز استخوان نشان میدهد.
2. تشخیص افتراقی (differential diagnosis) چیست؟
شرح حال بالینی شامل راش پوستی (skin rash)، آرترالژی (arthralgia)، حساسیت دارویی (drug sensitivity)، لنفادنوپاتی (lymphadenopathy)، تب (fever)، بزرگی احشاء (organomegaly) و سابقه اختلالات غدد درونریز (endocrinopathy) برای لنفادنوپاتی آنژیوایمیونوبلاستیک همراه با دیسپروتئینمی (Angioimmunoblastic Lymphadenopathy with Dysproteinaemia – AILD) کلاسیک است.
ترومبوسیتوپنی خودایمنی (auto‑immune thrombocytopenia) و آنمی همولیتیک (haemolytic anaemia) نیز به طور شایع رخ میدهند.
بیوپسی غده لنفاوی (lymph node biopsy) در شکل 70c به طور مشخص از بین رفتن معماری طبیعی (effacement of architecture) همراه با شاخهدار شدن عروق خونی (arborisation of blood vessels) را نشان میدهد (که جزء آنژیوژنیک AILD – angio‑component of AILD است).
نمای بزرگنمایی بالاتر از گره لنفاوی در شکل 70d یک ارتشاح پلیمورف (polymorphous infiltrate) همراه با تعداد زیادی ایمونوبلاست (immunoblasts) را نشان میدهد.
در درصد بالایی از بیماران بازآرایی کلونال ژن های گیرنده سلولT و/یا ژنهای ایمونوگلوبولین وجود دارد و بیماری در حدود یکسوم موارد به لنفوم آشکار (overt lymphoma) پیشرفت میکند.
تشخیص افتراقی (differential diagnosis) گسترده است و شامل موارد زیر میشود:
- بیماریهای بافت همبند (connective tissue disease)
- حساسیت دارویی (drug hypersensitivity)
- عفونتها (infection) مانند هپاتیت ویروسی (viral hepatitis) و اندوکاردیت باکتریایی (bacterial endocarditis)
- لنفوم (lymphoma)
- میلوما (myeloma)
3. چه اقدامات مدیریتی/ درمانی بیشتری را پیشنهاد میکنید؟
اقدامات تشخیصی بیشتر (further diagnostic procedures) شامل موارد زیر است:
- بیوپسی غده لنفاوی (lymph node biopsy)
- بیوپسی کبد (liver biopsy) در صورتی که آزمایشهای انعقادی (coagulation tests) اجازه دهند
- سیتی اسکن (CT scan)
- سرولوژی خودایمنی (autoimmune serology)
- آزمایش ادرار برای پاراپروتئین (paraprotein)، پروتئین (protein) و سیلندرها (casts)
در این مورد، بیوپسی غده لنفاوی (lymph node biopsy) تشخیصی بود.
گزینههای درمانی (therapeutic options) برای AILD گسترده و شامل موارد هستند:
- درمان سرکوبکننده ایمنی (immunosuppressive therapy) مانند استروئیدها (steroids) و سیکلوفسفامید (cyclophosphamide)
- شیمیدرمانی ترکیبی شدید (intensive combination chemotherapy) با رژیمهای درمانی لنفوم (lymphoma regimen)
پیشآگهی (prognosis) ضعیف است و تنها حدود ۳۰٪ از بیماران تا دو سال پس از تشخیص زنده میمانند.