هرآنچه لازم است دربارهی بیماری صرع بدانیم
بیماری صرع نوعی اختلال در سیستم عصبی مرکزی است. در این بیماری فعالیت سلولهای عصبی در مغز با مشکل مواجه شده و موجب بروز تشنج، تغییرات غیرطبیعی رفتاری و حسی، انقباض عضلات و یا کاهش هشیاری در فرد میشود.
احتمال بروز صرع در تمامی افراد و در سنین مختلف وجود دارد. بر اساس بررسیهای صورت گرفته بیش از 60 میلیون نفر در سراسر جهان به بیماری صرع مبتلا هستند که %80 آنها در کشورهای درحال توسعه زندگی میکنند. طبق آمارهای ارائه شده، تعداد مبتلایان به بیماری صرع در ایران، 2/5 برابر کشورهای اروپایی است[1]. این در حالی است که اغلب تشنجات بیماری صرع قابل کنترل بوده و حدود %70 بیماران مصروع، درصورت تشخیص بهموقع و اقدام به کنترل بیماری، قادر خواهند بود بدون بروز تشنج به زندگی خود ادامه دهند.
بیماری صرع چیست؟
صرع یک نوع بیماری مزمن غیرمسری است که از مهمترین علائم آن میتوان به تشنج اشاره کرد. در سلولهای مغز انسان، بهطور طبیعی، امواج الکتریکی وجود دارند و در صورتی که فعالیت الکتریکی مغز بهطور ناگهانی افزایش یابد، فرد دچار تشنج میشود. این تشنجات ممکن است در کل بدن و یا تنها بخشی از اندامهای فرد بیمار بروز نمایند. بیماری صرع ممکن است با کاهش سطح هوشیاری افراد نیز همراه باشد. توجه داشته باشید چنانچه فردی تنها یک مرتبه دچار تشنج شود لزوما به بیماری صرع مبتلا نیست و جهت تشخیص این بیماری لازم است تا شخص حداقل دو یا چند تشنج را تجربه نماید که بدون هیچ گونه تحریک و یا دلیل پزشکی رخ داده باشند. بهعنوان مثال تشنجاتی که در اثر کاهش شدید قند خون در افراد بروز میکنند، نشانهی بیماری صرع محسوب نمیشوند.
از آنجایی که بیماری صرع به عملکرد سلولهای مغز مربوط میشود، تشنجهای ناشی از آن میتواند تمامی فعالیتهای مرتبط با مغز را تحت تاثیر قرار دهد. اغلب مردم زمانی که نام بیماری صرع را میشنوند، تصویر شخصی که دچار حملات ناگهانی و حرکات مکرر لرزشی شده است را در ذهن خود مجسم میکنند. اما بیماری صرع تنها با این نشانه شناخته نمیشود بلکه گاهی اوقات و بسته به نوع بیماری، ممکن است تشنج فرد با خیره ماندن به یک نقطه و ماتزدگی موقت همراه باشد. بهطور کلی از نشانههای عمومی بیماری صرع میتوان به موارد زیر اشاره کرد:
- از دست دادن موقت هوشیاری
- خیره ماندن به یک نقطه
- حرکات شدید و غیرقابل کنترل دست و پا
- علائم روانی مانند ترس و اضطراب
- بی اختیاری ادرار
- تغییرات ناگهانی در حواس بویایی، شنوایی و لامسه
تشنجات ناشی از بیماری صرع دارای انواع مختلفی هستند که هریک با نام خاصی شناخته شده و نشانههای متفاوتی را در فرد ایجاد میکنند. این تشنجات را میتوان بر اساس اینکه کدام بخش از مغز تحت تاثیر قرار گرفته است، دستهبندی کرد. در ادامه قصد داریم تا شما را با انواع تشنجهای ناشی از بیماری صرع آشنا نموده و نشانههای بروز هریک را به اختصار توضیح دهیم.
تشنج جزئی (کانونی)[1]:
چنانچه تشنجهایی بیمار، تنها در یک قسمت از مغز ایجاد شوند، تشنج جزئی نامیده میشوند. تشنجات جزئی را میتوان به 2 گروه ساده و پیچیده زیر تقسیم نمود.
1- تشنج جزئی ساده[2]: در این دسته از تشنجهای ناشی از بیماری صرع، فرد هوشیاری خود را از دست نداده و نسبت به اتفاقات اطراف خود آگاه است. این نوع تشنج ممکن است باعث بروز علائم زیر در بیمار گردد.
- تغییر در حواس بویایی و شنوایی
- حرکات غیرارادی و یا مور مور شدن دست و پا
- گیجی
- دیدن نور ناگهانی
2- تشنج جزئی پیچیده[3]: این نوع تشنج با از دست دادن هوشیاری بیمار همراه است. معمولا پس بروز تشنج جزئی پیچیده، فرد هیچ گونه اطلاعاتی از بروز این حادثه را به یاد نخواهد داشت و یا تصویری مبهم از آن در ذهن خود دارد. این نوع از تشنجات ناشی از صرع میتواند با نشانههای زیر همرا باشد:
- خیرهشدن به یک نقطه
- عدم واکنش نسبت به صدای اطرافیان
- انجام حرکاتی مانند مالیدن دستها به یکدیگر و یا راهرفتن حول یک دایره بهصورت مکرر
تشنج گسترده زمانی رخ میدهد که هر 2 نیمکرهی مغز بیمار درگیر اختلالات مربوط به صرع گردد. هنگام بروز تشنج گسترده، بیمار هوشیاری خود را از دست خواهد داد. بهطور کلی این نوع تشنج، نسبت به تشنجات جزئی، اثرات بیشتری روی مغز گذاشته و میتوان آنرا به 6 گروه تقسیم نمود. در ادامه به توضیح انواع تشنج گسترده خواهیم پرداخت.
- صرع کوچک[5] (تشنج ابسنس[6]): این نوع تشنج غالباً در کودکان رخ میدهد و از نشانههای آن میتوان به خیره شدن به یک نقطه و یا حرکاتی مانند چشمک زدن اشاره نمود.
- تشنج تونیک[7]: تشنج تونیک عموماً باعث انقباض عضلات شده و ماهیچههای پشت، بازو و پاها را تحت تاثیر قرار میدهد. زمینخوردن ناگهانی را میتوان یکی از مخاطرات این نوع تشنج محسوب کرد.
- تشنج آتونیک[8]: تشنج آتونیک که گاهاً با نام تشنج قطرهای[9] نیز شناخته میشود باعث از دست دادن کنترل عضلات در فرد شده و در نتیجه ممکن است بیمار بهطور ناگهانی به زمین افتاده و یا غش کند.
- تشنج کلونیک[10]: تشنج کلونیک عموماً باعث بروز حرکات ناگهانی و غیرارادی در افراد شده و معمولا اندامهایی مانند گردن، صورت و بازوها را درگیر میکند.
- تشنج میوکلونیک[11]: این نوع از تشنجهای ناشی از بیماری صرع با اسپاسم و پرش ناگهانی اندامهایی مانند دست و بازو همراه بوده و بیشتر در نوجوانان رایج هستند. متاسفانه این نوع تشنجات اغلب به عنوان”تیک” قلمداد شده و مورد بیتوجهی قرار میگیرند.
- تشنجهای تونیک-کلونیک[12]: تشنجات تونیک-کلونیک یا صرع بزرگ[13]، جزو شناختهشدهترین نوع تشنجات صرع بهشمار میروند. این تشنجات باعث از بین رفتن ناگهانی هوشیاری، سفت شدن عضلات، به زمین افتادن بیمار، کف کردن دهان و لرزش شدید بدن میشوند. ممکن است در طول حمله، فرد گوشههای زبان خود را گاز بگیرد. بعد از دقایقی عضلات بدن شل شده و گاهاً شخص دچار بیاختیاری ادرار میگردد.
چه کسانی مستعد ابتلا به بیماری صرع هستند؟
بیماری صرع در بیشاز نیمی از مبتلایان، بدون هیچگونه دلیل خاص و مشخصی ایجاد میشود. اما عواملی وجود دارند که ممکن است در بروز این بیماری موثر بوده و خطر ابتلا به آن را افزایش دهند. ازجمله این عوامل میتوان موارد زیر را در نظر گرفت:
- سن: بیماری صرع ممکن است در هر سنی رخ دهد اما بروز این بیماری در کودکان و افراد میانسال بیشتر شایع است.
- پیشینهی خانوادگی و ژنتیک: طبق بررسیهای صورت گرفته، سابقهی ابتلا به صرع در خانواده، احتمال ابتلا به این بیماری را در فرد افزایش میدهد. بهطور مثال در دوقلوها، هنگامی که یکی از آنها دچار اختلالات صرع گردد، احتمال بروز این مشکل در دیگری، بیش از 50% خواهد بود.
- صدمه به سر[14]: ضرباتی که در اثر سوانح رانندگی و یا حوادث دیگر به سر اشخاص وارد میشود، باعث افزایش ریسک ابتلا به بیماری صرع خواهند شد.
- بیماریهای مغزی: اختلالاتی مانند تومور و یا سکتهی مغزی که باعث آسیب به مغز میشوند، در بروز بیماری صرع موثر هستند. مطابق با آمارهای ارائهشده، سکتهی مغزی یکی از علل شایع ابتلا به صرع در افراد بالای 35 سال محسوب میشود.
- بیماریهای عفونی: بیماریهای عفونی مانند مننژیت، ایدز و یا آنسفالیت ویروسی[15] سبب افزایش خطر ابتلا به بیماری صرع میشوند.
- آسیبهای پیش از تولد[16]: پیش از تولد، جنین در معرض آسیبهای مغزی قرار دارد که ممکن است در اثر عوامل متعددی از جمله عفونت مادر و یا عدم دریافت مواد مغذی و اکسیژن کافی ایجاد گردد. این آسیبها پس از تولد ممکن است باعث بروز بیماری صرع گردند.
- اختلالات رشدی[17]: در برخی مواقع بیماری صرع ممکن است در اثر اختلالات رشدی مانند بیماری اوتیسم[18] و نوروفیبروماتوز[19] ایجاد شود.
- زوال عقل[20]: سالمندانی که از زوال عقل رنج میبرند بیشتر در معرض ابتلا به حملات صرع قرار دارند.
تاثیر بیماری صرع بر زندگی افراد
بیماری صرع بسته به میزان شدت و نوع تشنجات، ممکن است بخشهای مختلفی از زندگی فردی و اجتماعی بیماران مانند احساسات، تعاملات اجتماعی و شغلی را تحت تاثیر قرار دهد. همچنین بروز تشنجات ناشی از این بیماری، میتواند به شرایطی منجر شود که برای شخص مصروع و اطرافیان او خطرناک است. به عنوان نمونه به موارد زیر توجه نمایید.
- هنگام بروز تشنج، ممکن است بیمار بهطور ناگهانی به زمین بیفتد و این مسئله صدمه به سر و یا شکستن استخوانها را در پی خواهد داشت.
- بروز تشنج هنگام شنا کردن، ممکن است خطر غرق شدن بیمار را بههمراه داشته باشد.
- از دست دادن هوشیاری و یا کنترل اندامهای بدن در اثر حملات ناشی از صرع ممکن است باعث بروز سوانح رانندگی و مرگومیر گردد.
- بروز تشنجات هنگام بارداری ممکن است خطرات جانی برای مادر و جنین را به دنبال داشته باشد. علاوهبر این، مصرف دارو جهت کنترل تشنجات نیز ممکن است خطر بروز نقص هنگام تولد نوزاد را افزایش دهد.
- ریسک ابتلا به بیماریهای روانی، افسردگی و یا اقدام به خودکشی در بیماران مصروع افزایش مییابد. این اختلالات روانی ممکن است به دلیل عدم توانایی در روبهرویی با بیماری صرع و یا عوارض جانبی داروهای مصرفی باشد.
- بیماران مصروع ممکن است دچار مرگ ناگهانی و غیرمنتظره([21]SUDEP) گردند. افرادی که دچار تشنجهای مکرر تونیک-کلونیک میشوند و یا جهت کنترل تشنجات خود از مصرف دارو امتناع میکنند، در معرض خطر بیشتری از مرگ ناگهانی وجود دارند. بهطور کلی حدود 1 درصد از افراد مبتلا به صرع در اثر SUDEP جان خود را از دست میدهند.
پیشتر در رابطه با نشانههای بروز صرع و انواع تشنجات صحبت کردیم. اما درصورتی که فرد علائم زیر را در خود مشاهده کرد، لازم است جهت تشخیص بیماری خود به سرعت به پزشک مراجعه کرده و درصورت ابتلا به بیماری صرع حتما اقداماتی کنترل آن را در نظر گیرد.
- مدت زمان تشنج، بیشتر از 5 دقیقه به طول بیانجامد.
- پس از اتمام تشنج، تنفس و هوشیاری فرد به حالت اولیه باز نگردد.
- فرد بلافاصله پس از تشنج اول دچار تشنج ثانویه گردد.
- شخص تب بسیار بالایی داشته باشد.
تشخیص بیماری صرع
جهت تشخیص بیماری صرع، متخصص مغز و اعصاب، ابتدا علائم و پیشینهی خانوادگی فرد را مورد بررسی قرار خواهد داد. همچنین ممکن است جهت تشخیص علت بروز تشنجها، آزمایشهای متعددی صورت گیرند که از جملهی آنها میتوان به موارد زیر اشاره نمود.
معاینهی نورولوژیک[22]: در این نوع معاینه، پزشک ممکن است رفتار، توانایی حرکتی، عملکرد ذهنی و … شخص را جهت تشخیص نوع بیماری صرع مورد بررسی قرار دهد.
آزمایش خون: بهمنظور بررسی عفونتها، عوامل ژنتیکی و سایر عللی که ممکن است باعث بروز بیماری صرع شوند، نمونهی خون فرد مورد آزمایش قرار خواهد گرفت.
همچنین با استفاده از روشهای مختلف تصویربرداری میتوان ناهنجاریهایی مانند تومور، کیست و یا خونریزیهای مغزی را تشخیص داد که ممکن است باعث بروز تشنج گردند. در ادامه به برخی از این روشها اشارهی مختصری خواهیم نمود.
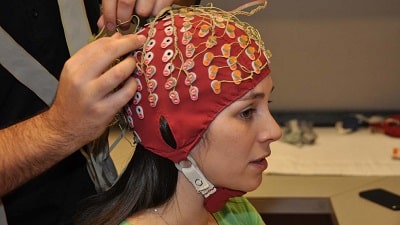
الکتروانسفالوگرام ([23]EEG): این روش یکی از رایجترین روشهای تشخیص بیماری صرع است. در این نوع تست سیگنالهای الکتریکی مغز، با استفاده از الکترودهایی که به جمجمهی شخص متصل میشوند، ثبت میگردند. این الکترودها به کمک نوارهایی در کنار یکدیگر قرار داده شده و مانند یک کلاه روی سر فرد قرار میگیرند. چنانچه الگوهای ثبت شده نسبت به حالت طبیعی امواج مغز متفاوت باشند، احتمال ابتلا به بیماری صرع وجود خواهد داشت.
سیتیاسکن: در این روش تشخیصی، با استفاده از اشعهی X، تصاویری مقطعی از مغز تهیه میشوند. با استفاده از سیتیاسکن اختلالاتی مانند تومورها و خونریزیهای مغزی که ممکن است علت بروز تشنج در فرد باشند نشان داده میشوند.
امآرآی: تصویربرداری تشدید مغناطیسی ([24]M.R.I) روشی است که در آن از امواج رادیویی و مغناطیسی برای مشاهدهی جزئیات مغز استفاده میشود.
افامآرآی: تصویربرداری تشدید مغناطیسی کارکردی[25] که با fMRI شناخته میشود، روشی است که در آن تغییرات جریان خون هنگام عملکرد بخش خاصی از مغز بررسی میشود.
پِت: در توموگرافی گسیل پوزیترون[26] که به اختصار روش PET نامیده میشود، از طریق تزریق مقدار کمی مادهی رادیواکتیو (با دوز کم) به بدن، ناهنجاریهای مغزی او مشخص میگردند.
اسپکت: روش اسپکت (SPECT) که به آن توموگرافی کامپیوتری با انتشار تک فوتون[27] نیز گفته میشود عمدتاً زمانی مورد استفاده قرار میگیرد که روش امآرآی و الکتروانسفالوگرام در تشخیص منشا تشنجات موثر نبوده باشند. در این روش نیز مانند روش پت، مقدار کمی از مواد رادیواکتیو به بدن تزریق خواهد شد با این تفاوت که یک تصویر سه بعدی از تغییرات جریان خون هنگام بروز تشنجات تهیه میگردد.
درمان بیماری صرع
کنترل بیماری صرع، به شدت بروز علائم و همچنین چگونگی پاسخ بدن به روشهای درمانی بستگی دارد. ممکن است برخی افراد مبتلا به صرع مقاوم به درمان باشند. اما نکتهای که باید به آن توجه داشته باشید این است که خوشبختانه اغلب تشنجات ناشی از بیماری صرع قابل کنترل هستند. طبق آمار ارائه شده توسط سازمان بهداشت جهانی (WHO) بیش از 70% بیماران مصروع میتوانند با استفاده از داروهای ضدتشنج، به راحتی به و بدون بروز تشنجات به زندگی عادی خود ادامه دهند. همچنین ممکن است استفاده از این داروها به تشخیص پزشک و پس از 2 سال بهطور کامل متوقف شود. علاوهبر مصرف دارو، روشهای دیگری نیز جهت کنترل این بیماری وجود دارد. بهطور کلی بهمنظور کنترل حملات ناشی از صرع، میتوان موارد زیر را در نظر گرفت.
داروهای ضدصرع[28]: تجویز داروهای ضدصرع میتواند تا حد زیادی به بیمار کمک کند. این داروها عموما بر اساس نوع تشنجات، شدت بروز آنها، سن بیمار و … تجویز میشوند استفاده از این داروها موجب کاهش تشنجات و حتی قطع حملات میگردد. پزشک ابتدا تجویز دارو را با دوز کم را شروع کرده و سپس به تدریج مقدار آن را افزایش خواهد داد تا تشنجات متوقف شوند. دقت داشته باشید که مصرف این داروها زمانی موثر خواهد بود، که کاملا مطابق دستور پزشک و در زمان تعیین شده مصرف گردند.
استفاده از داروهای ضدصرع مانند هر داروی دیگری ممکن است با عوارض جانبی همراه باشد. برخی از این عوارض بلافاصله پس از مصرف دارو ظاهر شده و پس از چند روز از بین خواهند رفت اما در مواردی ممکن است این عوارض پس از چند هفته در فرد بروز کرده و ادامه یابند. بهطور مثال درصورت استفاده از این داروها احتمال بروز علائم زیر در بیمار وجود خواهد داشت:
- خوابآلودگی
- خستگی و کمبود انرژی
- پریشانی و آشفتگی[29]
- سردرد
- لرزشهای غیرارادی
- ریزش مو ویا رشد موهای زائد
- تورم لثه
- ضایعات پوستی شدی
جراحی مغز: چنانچه تشخیص داده شود که فرد نسبت به درمانهای دارویی مقاوم است، تصویربرداریهایی از مغز صورت خواهد گرفت. اگر نتیجهی آزمایشات بیانگر این مسئله باشد که بخش کوچکی از مغز درگیر بوده و با برداشتن آن، هیچگونه عوارض جدی و یا اختلال در تکلم، عملکرد حرکتی، بینایی، شنوایی و … در فرد ایجاد نخواهد شد، عمل جراحی میتواند به عنوان یک روش درمانی انجام شود. لازم به ذکر است که بلافاصله پس از عمل جراحی، تشنجات متوقف نشده و مصرف داروها کماکان حیاتی میباشد. جراحی مغز ممکن است با عوارضی ازجمله اختلال در حافظه، تغییر خلقوخو و رفتار و یا مشکلاتی بینایی همراه باشد. این مشکل ممکن است با گذشت زمان بهبود یابند و یا بهصورت دائمی زندگی بیمار را تحت تاثیر قرار دهند. بنابراین لازم است تا پیش از اقدام به جراحی مغز، حتماً در رابطه با عوارض و مخاطرات آن با پزشک خود مشورت نمایید.
چنانچه درمانهای دارویی موثر واقع نشدند و یا انجام عمل جراحی خطرناک تشخیص داده شد، میتوان روشهای درمانی دیگری از جمله تحریک عصب واگ[30]، رژیم غذایی کتوژنیک[31]، تحریک عمقی مغز[32] و .. را در نظر گرفت که در ادامه مختصراً به شرح آنها خواهیم پرداخت.
تحریک عصب واگ: عصب واگ طولانیترین عصب مغزی بوده و با تحریک آن میتوان بسیاری از مشکلات جسمی ازجمله تشنجات ناشی از صرع را کاهش داد. بهمنظور کنترل تشنجات، ابزار محرک این عصب که با باتری کار میکند در بدن جای میگیرد. همچنین انجام فعالیتهایی مانند تمرینات تنفسی و ورزشهای هوازی نیز میتوانند باعث تحریک عصب واگ شوند.
تحریک عمقی مغز: تحریک عمقی مغز نام روشی است که در آن از طریق عمل جراحی الکترودهایی در مغز قرار داده میشوند. این الکترودها به یک دستگاه مولد پالس الکتریکی که در جمجمه و یا قفسهی سینهی بیمار قرار میگیرد متصل میشوند. این امواج الکتریکی تولید شده با استفاده از الکترودها به بافتهای عمقی مغز انتقال یافته و باعث کاهش تشنجات خواهد شد.
روش تحریک عمقی مغز هنوز کاملا رایج نبوده و بههمین دلیل میزان تاثیر آن در کاهش تشنجات کاملا مشخص نیست.
رژیم غذایی کتوژنیک: بررسیهای صورت گرفته نشان میدهد کودکانی که بیماری صرع مبتلا بودند با استفاده از یک رژیم غذایی کتونزا موفق به کنترل و کاهش تشنجات خود شدهاند. در این رژیم که با مصرف بالای چربی و محدود کردن قند و پروتئین همراه است، بدن جهت تامین انرژی از چربی استفاده خواهد کرد. پیش از دسترسی به داروهای ضدصرع، استفاده از رژیم کتوژنیک بسیار رایج بود. البته این روش در مورد بزرگسالان توصیه نمیشود زیرا ریسک ابتلا به بیماریهایی مانند چربی خون، بیماریهای قلبی و عروقی و .. را افزایش میدهد.
بررسی اجمالی
- بیماری صرع یک اختلال عصبی غیرمسری است که ممکن است در هر فرد و سنی بروز کند.
- بیش از 50 میلیون نفر در سراسر جهان به بیماری صرع مبتلا هستند و این بیماری یکی از شایعترین اختلالات عصبی در جهان محسوب میشود.
- سازمانها و ارگانهای بسیاری ازجمله انجمن صرع ایران، همواره درحال تلاش برای ایجاد نگرش مناسب نسبت به این بیماری، به روز کردن اطلاعات کادر پزشکی و همچنین افزایش آگاهی بیماران نسبت به فرآیند تشخیص و درمان، هستند.
- از نشانههای اصلی بیماری صرع میتوان به تشنج اشاره کرد.
- تشنجات ناشی از صرع دارای انواع و نشانههای مختلفی هستند.
- بالغ بر 70% بیماران مصروع درصورت تشخیص سریع بیماری و اقدام به کنترل آن قادر خواهند بود بدون بروز تشنج به زندگی عادی خود ادامه دهند.
واژهنامه
| Complex partial seizure | [3] | Simple partial seizure | [2] | Partial seizure | [1] |
| Absence seizures | [6] | petit mal seizures | [5] | Generalized seizure | [4] |
| drop seizures | [9] | Atonic seizures | [8] | Tonic seizures | [7] |
| Tonic-clonic seizures | [12] | Myoclonic seizures | [11] | Clonic seizures | [10] |
| Viral Encephalitis | [15] | Head trauma | [14] | grand mal seizures | [13] |
| Autism | [18] | Developmental disorders | [17] | Prenatal injury | [16] |
| Sudden unexpected death in epilepsy | [21] | Dementia | [20] | Neurofibromatosis | [19] |
| Magnetic resonance imaging | [24] | Electroencephalogram | [23] | A neurological exam | [22] |
| Single-photon emission computerized tomography | [27] | (Positron emission tomography (PET | [26] | Functional MRI | [25] |
| (Vagus nerve stimulation (VNS | [30] | agitation | [29] | (Anti-epileptic drugs (AEDs | [28] |
| (Deep brain stimulation (DBS | [32] | Ketogenic diet | [31] |