
این آزمایش برای غربالگری یا تشخیص عفونت با باکتری ترپونما پالیدوم (عامل بیماری سفلیس) که یک بیماری مقاربتی (STD) است، انجام میشود.
خیر.
سفلیس عفونت ناشی از باکتری ترپونما پالیدوم است که غالبا در اثر تماس جنسی مانند تماس مستقیم با زخم سفلیس (زخم شانکر، که زخم سفت، برجسته و بدون دردی است) منتشر میشود. شایعترین آزمایشهای سفلیس آنتی بادیهایی را در خون تشخیص میدهند که در پاسخ به عفونت ترپونما پالیدوم تولید میشوند. برخی از روشهایی که معمولاً کمتر مورد استفاده قرار میگیرند، خود باکتری یا ماده ژنتیکی آن (DNA) را مورد بررسی قرار میدهند.
عفونت سفلیس به راحتی با آنتی بیوتیک درمان میشود اما در صورت عدم درمان، میتواند باعث مشکلات جدی در سلامتی بیمار شود. یک مادر آلوده همچنین میتواند بیماری را به جنین داخل رحم خود منتقل کند، که عواقب جدی و بالقوه مرگبار برای کودک به همراه دارد. (به قسمت سوالات متداول در ادامه مراجعه کنید).
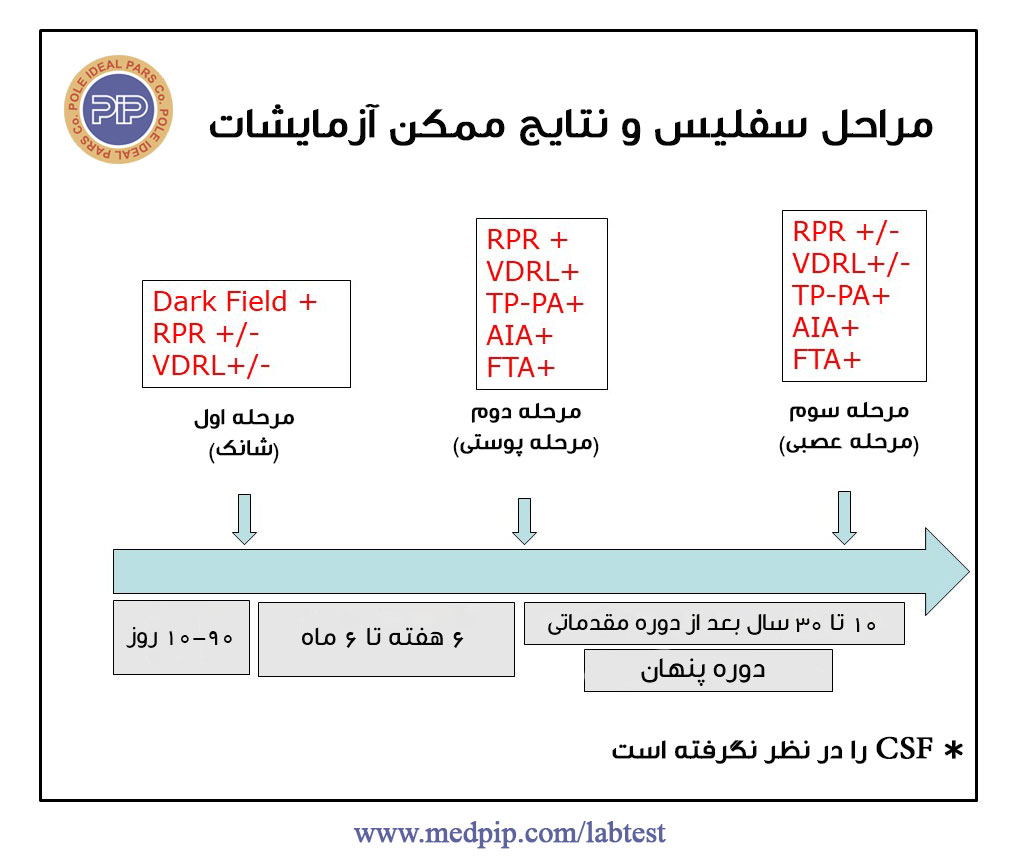
سیر بیماری سفلیس دارای چند مرحله است:
واگیری و سرایت بیماری سفلیس بیشتر در طی مراحل اولیه و ثانویه است. در سال ۲۰۱۴، حدود یک سوم از بیش از ۶۳۰۰۰ مورد جدید سفلیس گزارش شده به مراکز کنترل و پیشگیری از بیماریها (CDC)، سفلیس مرحله اولیه یا ثانویه بودند. ۸۳٪ این موارد مربوط به مردانی است که با مردان دیگر رابطه جنسی داشتهاند.
بیماری سفلیس با آنتی بیوتیک، ترجیحا پنی سیلین قابل درمان است. عفونتهای تازه اکتساب شده به راحتی قابل درمان هستند. با این حال ممکن است برای کسی که بیش از یک سال آلوده شده است، درمان طولانیتری لازم باشد.
چگونه نمونه برای انجام این آزمایش، جمع آوری میشود؟
بسته به مرحله بیماری و روش آزمایش مورد استفاده، نمونههای مختلفی مورد نیاز است:
آزمایشهای سفلیس برای غربالگری و یا تشخیص عفونت با ترپونما پالیدوم (باکتری عامل سفلیس) مورد استفاده قرار میگیرند.
آزمایشات مختلفی در دسترس هستند ولی آزمایشات آنتی بادی بهطور شایع استفاده میشوند.
۱. آزمایشات آنتی بادی (سرولوژی) - این آزمایشها، آنتی بادیها را در خون و گاهی در مایع مغزی نخاعی (CSF) تشخیص میدهند. دو نوع کلی از این دسته تستها تحت عناوین تست آنتی بادی غیر ترپونمال و تست آنتی بادی ترپونمال (برگرفته از نام باکتری) برای آزمایش سفلیس در دسترس هستند، هر یک از این دو نوع ممکن است برای غربالگری سفلیس مورد استفاده قرار گیرند اما باید آزمایش دیگری که از روش متفاوتی استفاده میکند نیز انجام شود تا نتیجه مثبت و تشخیص سفلیس فعال را تأیید کنند.
۲. آزمایشات آنتی بادی غیرترپونمال - این آزمایشات " غیرترپونمال" نامیده میشوند زیرا آنها آنتی بادیهایی را تشخیص میدهند که بهطور اختصاصی علیه باکتری ترپونما پالیدوم تولید نشدهاند. این آنتی بادیها وقتی که بدن به سفلیس مبتلا میشود، تولید میشوند اما همچنین ممکن است در شرایط دیگری نیز تولید شوند. این آزمایشات بسیار حساس هستند اما از آنجا که غیر اختصاصی هستند، نتایج مثبت کاذب میدهند. بهعنوان مثال در معتادان تزریقی، بارداری، بیماری لایم، انواع خاصی از ذات الریه، مالاریا، سل یا برخی اختلالات خود ایمنی از جمله لوپوس، نتایج مثبت کاذب میدهند. نتیجه مثبت تست غربالگری باید با آزمایش اختصاصیتر ِ ترپونمال تأیید شود. تستهای غیرترپونمال شامل موارد زیر است:
آزمایشات آنتی بادی ترپونمال شامل موارد زیر است:
۳. تشخیص مستقیم باکتریها - این آزمایشات کمتر انجام میشوند:
تستهای سفلیس
جدول زیر مراحل سفلیس و انواع آزمایشاتی که میتوان استفاده کرد را خلاصه کرده است:
|
سفلیس مرحله سوم (بیماری عصبی) |
سفلیس مرحله دوم (ضایعات پوستی) |
سفلیس مرحله اول (شانکر) |
مواجهه با عامل بیماری |
مراحل بیماری |
|
۱۰ الی ۳۰ سال |
۶ هفته الی ۶ ماه |
۱۰ الی ۹۰ روز |
روز اول |
زمان بعد از مواجهه با باکتری در صورت عدم معالجهی فرد |
|
لزیونهای پوستی یا ندولهای موسوم به گرانولومها (گوم سفلیس) ظاهر میشوند. تغییرات دژنراتیو در سیستم عصبی مرکزی (کرختی و بهت زدگی، فلج، کوری تدریجی، جنون) و ضایعات قلبی عروقی ایجاد میشوند. |
بثورات پوستی در یک یا چند محل همزمان با مرحلهی بهبودی زخم و تا چندین هفته بعد از رفع زخمها ایجاد میشوند و معمولا بدون خارش هستند و ظهور آنها در کف دست و کف پا غیرعادی به نظر میرسد. |
یک زخم و یا زخم های متعدد در محل ورود باکتری پدید میآید. زخمها معمولا سفت، گرد و بدون درد هستند و بهراحتی ممکن است مورد توجه قرار نگیرند. ۳ تا ۶ هفته باقی مانده و سپس حتی بدون درمان خوب میشوند. |
انتقال سفلیس از طریق رابطه جنسی واژینال، دهانی یا مقعدی رخ میدهد. زنان حامله میتوانند عفونت را به جنین انتقال دهند. این بیماری ایمنی نمیدهد و احتمال عفونت مجدد در برخوردهای بعدی با عامل عفونت وجود دارد. |
شرح حال |
| شرح |
تستهای آنتی بادی |
|||
|
ابتدا VDRL بر روی نمونه مایع مغزی نخاعی انجام میشود و برای تشخیص نوروسفلیس بهکار میرود. |
همانند مرحله اول |
بسیار حساس، نتایج مثبت باید با یک تست آنتی بادی ترپونمال تائید شوند زیرا ممکن است بهدلیل شرایط دیگر نیز مثبت باشند. آنتی بادیهای غیرترپونمائی در فردی که بخوبی درمان شده بعد از حدود ۳ سال ناپدید میشوند. |
برای غربالگری یا تائید یک تست آنتی بادی ترپونمال مثبت و برای راهنمائی گرفتن در درمان استفاده می شود. |
تستهای آنتی بادی غیرترپونمائی VDRL, RPR |
|
برای رد کردن نوروسفلیس استفاده می شود. |
همانند مرحله اول |
بسیار اختصاصی است. نتایج غربالگری مثبت باید بهوسیلهی تست آنتی بادی غیرترپونمائی پیگیری شوند تا بین عفونت فعال فعلی و عفونت قدیمی تشخیص داده شود. این آنتی بادیها تا پایان عمر باقی میمانند. |
برای غربالگری یا تائید یک تست آنتی بادی غیرترپونمال مثبت بهکار میبرند. |
آنتی بادیهای ترپونمائی FTA-ABS, TP-PA, IA |
| عموما خیلی کمتر استفاده میشوند |
آزمایشات تشخیص مستقیم |
|||
|
مناسب نیست |
مناسب نیست |
اگر باکتریها دیده شوند تشخیص سفلیس قطعی است. |
نمونهی برداشت شده از شانکر روی اسلاید قرار داده شده و با میکروسکوپ مخصوص آزمایش میشود. |
آزمایش میکروسکوپی، آزمایش دارک فیلد |
|
مادهی ژنتیکی باکتری موجود در نمونهی خون و مایع مغزی نخاعی را مورد آزمایش قرار میدهد. |
مادهی ژنتیکی باکتری موجود در نمونهی خون را مورد آزمایش قرار میدهد. |
مادهی ژنتیکی باکتری موجود در نمونهی گرفته شده از شانکر را مورد آزمایش قرار میدهد. |
روش ملکولی، یا آزمایش تقویت اسیدهای نوکلئیک یا NAAT |
آزمایشات ملکولی (PCR) |
آزمایش سفلیس ممکن است هنگامی انجام شود که فرد دارای علائم و نشانههایی باشد، مانند:
غربالگری سفلیس، بدون در نظر گرفتن علائم توصیه میشود، در زمانی که فرد:
مرکز کنترل و پیشگیری بیماری (CDC) برای اطمینان از موفقیت آمیز بودن درمان و بهبود عفونت، آزمایش پیگیری مانند اندازه گیری سطح آنتی بادیها (به عنوان مثال تیتر RPR) را توصیه میکند.
تفسیر نتایج آزمایشهای سفلیس باید با دقت صورت گیرد:
آزمایشات آنتی بادی:
آزمایش خون منفی به این معنی است که احتمالاً هیچ عفونتی وجود ندارد. با این حال آزمایش غربالگری منفی فقط به این معنی است که هیچ مدرکی از بیماری در زمان انجام آزمایش وجود ندارد. ممکن است آنتی بادیها تا چندین هفته پس از قرار گرفتن در معرض باکتری شناسایی نشوند. اگر شخصی میداند که در معرض آن قرار گرفته است، یا اگر بسیار مشکوک به عفونت است، آزمایش مجدد در یک زمان دیرتر لازم است. همچنین برای کسانی که بیشتر در معرض خطر ابتلا به عفونت سفلیس هستند، انجام آزمایش غربالگری به طور منظم برای بررسی احتمال عفونت مهم است.
یک غربالگری مثبت RPR یا VDRL باید توسط یک آزمایش اختصاصی آنتی بادی ترپونمال پیگیری شود (به عنوان مثال، FTA-ABS،TP-PA):
از سوی دیگر، پزشک یا آزمایشگاه از آزمایش آنتی بادی ترپونمال (FTA-ABS، TP-PA، IA) به عنوان آزمایش اولیه استفاده میکنند. نتیجه مثبت نشان دهنده وجود آنتی بادیهای سفلیس در خون است، اما از آنجایی که آنتی بادیهای ترپونمال حتی پس از درمان عفونت نیز مثبت باقی میمانند، این نشان نمیدهد که فرد عفونت فعلی دارد یا در گذشته آلوده شده است. برعکس، آنتی بادیهای غیر ترپونمالی که با RPR تشخیص داده میشوند، معمولاً پس از حدود ۳ سال در یک فرد که تحت درمان کافی قرار گرفته است، از بین میروند. بنابراین اگر آزمایش اولیه ترپونمال مثبت باشد، میتوان RPR را برای افتراق بین عفونت فعال یا عفونت مربوط به گذشته انجام داد. در این حالت، RPR مثبت تأیید میکند که فرد در معرض سفلیس قرار گرفته است و اگر قبلا درمان نشده باشد، در حال حاضر یک عفونت فعال دارد یا اگر بیش از ۳ سال از درمان قبلیاش می گذرد، احتمال عفونت مجدد وجود دارد.
برای نظارت بر درمان و یا تعیین اینکه آیا درمان موفقیت آمیز بوده است، ممکن است نتایج یک یا چند تیتر RPR ارزیابی شوند. پس از درمان، تیتر آنتی بادیهای سفلیس باید کمتر شده باشد. به عنوان مثال اگر RPR در ابتدا ۱: ۲۵۶ گزارش شده باشد، مقدار ۱:۱۶ بعد از درمان نشان دهنده سطح پایینتر آنتی بادی است. اگر تیتر ثابت باقی بماند یا افزایش یابد، فرد مبتلا ممکن است به یک عفونت پایدار مبتلا باشد یا دوباره آلوده شده باشد. همچنین ممکن است نتایج به صورت رقت (مثلاً ۱۶/۱) بیان شده یا به یک عدد کامل تبدیل شود (به عنوان مثال رقت ۱۶).
آزمایش CSF:
نتایج آزمایشهای سفلیس که روی نمونههای CSF انجام میشود، معمولا هنگامی که کسی مراحل آخر یا نهفته بیماری را با وجود مشکوک بودن به درگیری مغزی (نوروسیفیلیس) داشته باشد، اغلب همراه با آزمایش خون و همچنین علائم و نشانهها و سابقه پزشکی تفسیرمی شود.
نتیجه مثبت VDRL یا FTA-ABS بر روی نمونهای از CSF نشان دهنده احتمال عفونت سیستم عصبی مرکزی است. یک نتیجه منفی به ویژه در FTA-ABS، ممکن است به رد کردن احتمال عفونت سیستم عصبی مرکزی کمک کند.
تشخیص مستقیم:
اگر یک گرفتن نمونه از یک زخم مشکوک به سیفلیس، وجود باکتریهای سفلیس را نشان دهد (یک آزمایش مثبت بر روی میکروسکوپ دارک فیلد یاPCR)، فرد مورد آزمایش دارای عفونت است که نیاز به درمان با یک دوره آنتی بیوتیک، ترجیحا پنی سیلین دارد.
نتیجه منفی حاصل از نمونهگیری ممکن است به این معنی باشد که هیچ عفونت سفلیس وجود ندارد و علائم آن به دلیل دیگری است یا باکتریهای کافی برای تشخیص وجود ندارد.

پس از درمان موفقیت آمیز، آنتی بادیهای غیرترپونمال با گذشت زمان از بین میروند اما آنتی بادیهای ترپونمال در خون بطور مادام العمر وجود دارند.
آزمایشات مختلفی که برای غربالگری و تشخیص سفلیس در دسترس است، بسته به مرحله بیماری از نظر دقت، متفاوت هستند.
اگر از نظر جنسی فعال هستید، باید در مورد هر گونه بثورات مشکوک یا زخم در ناحیه تناسلی با یک پزشک مشورت کنید. علاوه بر سفلیس، بسیاری از بیماریهای مقاربتی نیز وجود دارند. اگر آلوده هستید، به شریک (های) جنسی خود بگویید که آنها هم آزمایش و درمان شوند.
در صورت ابتلا به زخمهای سفلیس، خطر ابتلا به سایر بیماریهای مقاربتی افزایش مییابد. طبق اعلام مراکز کنترل و پیشگیری از بیماریها، احتمال آلودگی به HIV در صورت وجود زخمهای سیفلیس هنگام مواجهه با افراد آلوده بین ۲ تا ۵ برابر بیشتر است. اگر چنین شانکرهایی دارید و برای شما آزمایش HIV انجام نشده است، باید از نظر HIV آزمایش شوید.
نمونهها معمولاً به آزمایشگاه ارسال میشوند و آماده سازی نتایج ممکن است ۳ الی ۵ روز طول بکشد.
معتبرترین راههای جلوگیری از ابتلا به عفونت سفلیس یا هرگونه بیماری مقاربتی، پرهیز از رابطه دهانی، واژینال و مقعدی یا قرار گرفتن در یک رابطه طولانی مدت و تک همسری با شریک غیر آلوده است. افرادی که از نظر جنسی فعال هستند باید به طور صحیح و مداوم از کاندوم استفاده کنند تا خطر ابتلا به سفلیس و سایر بیماریهای مقاربتی را کاهش دهند.
سفلیس در بارداری میتواند موجب بسیاری از مشکلات برای سلامتی نوزاد از جمله وزن کم هنگام تولد، زایمان زودرس و حتی تولد نوزاد مرده شود. در سال ۲۰۱۴، مرکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC) ۴۵۸ گزارش از موارد سیفلیس در کودکانی که از مادران خود به سفلیس مبتلا شدهاند، معروف به سفلیس مادرزادی، دریافت کرد. بعضی اوقات ممکن است علائم بیماری در نوزادان مبتلا به سفلیس دیده نشود. با این حال بدون درمان فوری، نوزاد میتواند به آب مروارید، ناشنوایی یا تشنج مبتلا شود. طبق گزارش انجمن بهداشت جنسی آمریکا، بسیاری از موارد سیفلیس مادرزادی تا زمان بروز علائم در کودکی یا نوجوانی مورد توجه قرار نمیگیرند.
CDC و کارگروه خدمات پیشگیرانه در ایالات متحده توصیه میکنند که زنان باردار ترجیحا در اولین ویزیت دوران بارداری از نظر سفلیس آزمایش شوند. CDC همچنین آزمایش در سه ماهه سوم را برای زنان با خطر بالاتر توصیه میکند.
بله، شما باید به شریک جنسی خود بگویید که مبتلا به سفلیس هستید تا بتواند آزمایش دهد و معالجه شود.
بله. حتی اگر عفونت شما درمان شود، اگر دوباره در معرض آن قرار بگیرید، میتوانید دوباره به آن عفونت مبتلا شوید.